Étude sur la nécessité et lafaisabilité d’instaurer desservices de consommation supervisée dans la Ville du Grand Sudbury
« Nous reconnaissons avec respect le territoire traditionnel des Premières Nations Atikameksheng Anishnawbek et Wahnapitae, qui est couvert par le Traité Robinson-Huron et sur lequel la présente étude a été menée. Sur ces terres habitent des groupes forts et dynamiques du peuple Anishinabek et d’autres populations autochtones. Leur présence durable et leur résilience se font sentir dans notre histoire commune et encore de nos jours. Nous nous efforçons d’entretenir des relations respectueuses avec tous les peuples autochtones. Nous nous engageons à honorer cette histoire et à créer des communautés plus saines pour tous ».
Sommaire
Dans le cadre de la Stratégie communautaire contre les drogues de la Ville du Grand Sudbury, une étude a été entreprise dans le but de déterminer la nécessité et la faisabilité d’instaurer des services de consommation supervisée (SCS) dans le Grand Sudbury. Ces services sont des espaces surveillés où les gens peuvent consommer des drogues sous surveillance avec du matériel stérile. L’étude consistait en un sondage auprès de personnes qui s’injectent des drogues, un sondage auprès de la population du Grand Sudbury, des discussions en groupe avec des partenaires communautaires et des parties prenantes, et une analyse des données secondaires.
La Ville du Grand Sudbury tirerait profit de services de consommation supervisée.
Bien qu’il existe des services de réduction des méfaits dans le Grand Sudbury, les effets nuisibles sur la santé qui sont associés à la consommation de drogues par injection sont considérables et croissants. En 2018, selon les taux pour 1000 habitants, le secteur de Sudbury et districtsi se classait douzième dans la province au chapitre des visites au service des urgences liées aux opioïdes, septième à celui des décès dont le rapport avec les opioïdes a été confirmé, et dixième à celui des hospitalisations. Les effets négatifs se font sentir de plus en plus. La fréquence des appels aux services médicaux d’urgence (SMU) pour des cas soupçonnés de surdose d’opioïdes a plus que doublé en 2019, comparativement à 2018. Les trois-quarts (75,0 %) des personnes qui s’injectent des drogues et qui ont répondu au sondage les concernant ont indiqué s’être injecté des drogues en public. Plus de la moitié d’entre elles avaient fait une surdose au cours de leur vie.
Du point de vue des autorités policières et des fournisseurs de soins de santé, la consommation d’alcool et d’autres drogues exerce une pression sur les services sociaux, la police, les services paramédicaux et les hôpitaux. Lorsque du personnel des SMU et des policiers ou policières doivent se présenter sur les lieux d’une surdose, ils ne peuvent répondre à d’autres besoins communautaires.
Les services de consommation supervisée peuvent représenter une stratégie réalisable pour la Ville du Grand Sudbury, mais il faut aborder certaines inquiétudes.
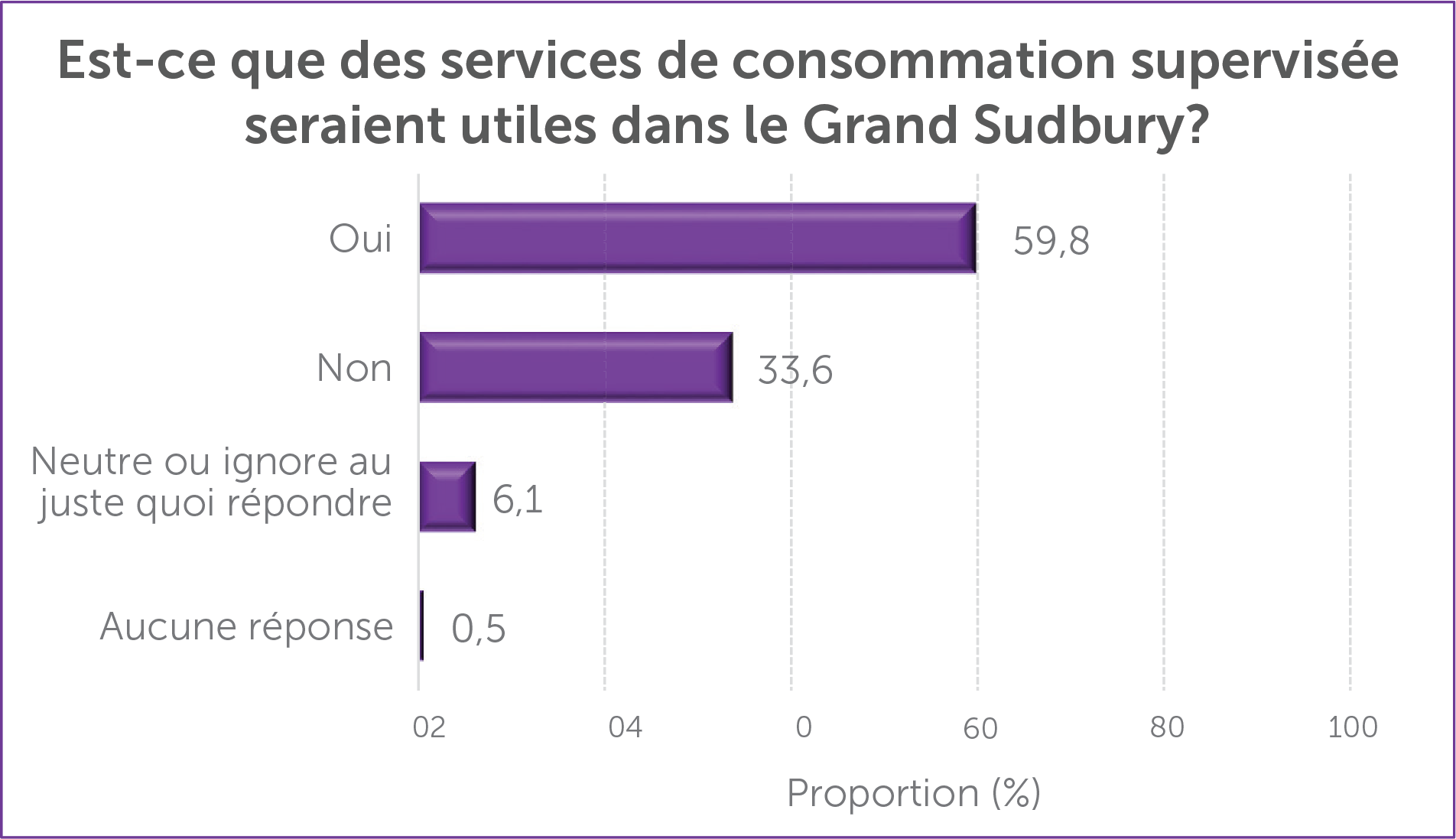
Les personnes qui recourraient peut-être à ces services (89,0 %) sont d’avis qu’elles les utiliseraient s’ils étaient offerts. Et parmi les personnes qui ont répondu au sondage auprès de la population, 59,8 % estimaient que ces services seraient utiles dans le Grand Sudbury. Les trois groupes qui ont participé à l’étude ont souligné que les principaux avantages des SCS seraient la prévention et le traitement des surdoses accidentelles et la possibilité d’obtenir du matériel d’injection stérile.
Parmi les autres avantages qu’ont indiqués les trois groupes figurent une baisse de la consommation de drogues dans les rues ou les parcs, une diminution du nombre de seringues usagées qui y seraient trouvées, et le risque moindre de blessures et de décès causés par une surdose. Les inquiétudes exprimées dans le sondage avaient trait à la sécurité des quartiers, à l’augmentation du taux de criminalité et de la consommation de drogues, et à la hausse du nombre de vendeurs de drogues qui cibleraient le secteur. Bien que certaines personnes répondantes n’appuyaient pas l’idée de SCS et n’aient pas répondu à la question sur les stratégies d’atténuation, d’autres étaient d’avis que certaines inquiétudes pourraient être abordées par des stratégies comme l’évaluation des services, le partage des résultats avec la population et la prise de mesures (58,2 %), la fourniture de renseignements sur les buts et les avantages des SCS (48,7 %), et la création d’un groupe communautaire qui aurait pour tâche de se pencher sur les enjeux touchant les SCS (33,9 %).
Si des SCS sont envisagés dans le Grand Sudbury, toutes les personnes consultées ont suggéré de choisir l’endroit avec soin. L’idée qui revenait le plus souvent était d’opter pour un lieu en plein centre-ville, qui se trouverait à proximité des services existants de réduction des méfaits et de la plupart des services sociaux et de soins de santé, et qui y serait intégré. Certaines ont aussi proposé un service mobile.
i Lorsque les données pour le Grand Sudbury ne sont pas accessibles, ce sont celles concernant Sudbury et districts qui sont utilisées.
Points saillants
Les services de consommation supervisée (SCS) sont des espaces contrôlés où les gens peuvent consommer des drogues sous surveillance dans un environnement pourvu de matériel stérile.
Dans le cadre de la Stratégie communautaire contre les drogues de la Ville du Grand Sudbury, une étude a été entreprise dans le but de déterminer la nécessité et la faisabilité d’instaurer des SCS. L’étude consistait en un sondage dirigé par des pairs et mené auprès de 190 personnes qui s’injectent des drogues, un sondage en ligne auquel ont répondu 2 251 citoyens et citoyennes du Grand Sudbury et des discussions en groupe avec 52 partenaires communautaires et parties prenantes. En plus de ces sources primaires de renseignements, les chercheurs ont aussi consulté des données secondaires sur la santé des populations, la consommation de drogues, les méfaits des opioïdes, les tendances en matière de prescription, la toxicité des opioïdes et les surdoses d’opioïdes.
La Ville du Grand Sudbury tirerait profit de services de consommation supervisée.
- En 2018, le secteur de Sudbury et districts se classait douzième dans la province au chapitre du taux pour 1000 habitants de visites au service des urgences liées aux opioïdes, septième à celui des décès dont le rapport avec les opioïdes a été confirmé, et dixième à celui des hospitalisations. Dans Sudbury et districts, de 2010 à 2018, 199 décès liés aux opioïdes ont été enregistrés.
- Les effets négatifs sur la santé se font de plus en plus sentir : la fréquence des appels aux services médicaux d’urgence (SMU) pour des cas soupçonnés de surdose d’opioïdes était plus grande en 2019 (468 appels) qu’en 2018 (200 appels). Le nombre de décès dus à des surdoses liées aux opioïdes dans Sudbury et districts s’est accru en 2019, car le nombre enregistré pendant la première moitié de l’année (28) correspondait à celui constaté pour toute l’année 2017 (34) ou 2018 (32).
- Les personnes qui s’injectent des drogues le font souvent ; 43,0 % de celles qui ont répondu au sondage qui les concernait le font plusieurs fois par jour.
- Les drogues mélangées à d’autres substances peuvent représenter un risque, car la personne peut avoir une réaction inattendue ou négative. La plupart des personnes sondées qui s’injectent des drogues, soit 85,2 %, ont signalé en avoir consommé une qui, selon elles, aurait été mélangée à une autre substance.
- Dans le Grand Sudbury, les personnes qui s’injectent des drogues font souvent une surdose accidentelle. Parmi celles qui ont été sondées, plus de la moitié en avaient fait une au cours de leur vie. L’injection de drogues en solo représente un risque accru de conséquences néfastes. La plupart de celles qui ont été sondées (83,2 %) ont dit s’être injecté des drogues en étant seules.
- L’injection en public révèle peut-être la nécessité d’un espace supervisé et désigné. Les trois-quarts (75,0 %) des personnes répondantes ont révélé qu’elles s’étaient injecté des drogues en public.
- Le tiers des personnes répondantes (32,6 %) ont indiqué avoir utilisé une seringue que quelqu’un d’autre avait utilisée, ce qui les avait fait risquer davantage de contracter des infections transmissibles par le sang, comme le VIH et l’hépatite C.
- Du point de vue des autorités policières et des fournisseurs de soins de santé, la consommation de drogues exerce une pression sur les services sociaux, la police, les services paramédicaux et les hôpitaux. Lorsque du personnel des SMU et des policiers ou policières doivent se présenter sur les lieux d’une surdose, ils ne peuvent répondre à d’autres besoins communautaires.
Les services de consommation supervisée peuvent représenter une stratégie réalisable pour la Ville du Grand Sudbury, mais il faudrait aborder certaines inquiétudes.
La plupart des personnes qui s’injectent des drogues (89,0 %) ont signalé qu’elles seraient disposées à utiliser un SCS. À leur avis, le principal avantage serait l’accès à du matériel d’injection stérile (27,5 %), ou encore la prévention (20,9 %) ou le traitement (20,3 %) possible des surdoses.
Parmi les personnes qui ont répondu au sondage auprès de la population, 59,8 % estimaient que ces services seraient utiles dans le Grand Sudbury, alors que 33,6 % pensaient le contraire et que 6,1 % avaient une opinion neutre ou ignoraient au juste quelle réponse fournir.
Les parties prenantes ont indiqué des avantages pour les personnes qui s’injectent des drogues, la population et les services.
Voici les avantages possibles que les personnes répondantes ont indiqués :
- Baisse de la consommation de drogues dans les rues ou les parcs (62,3 %)
- Nombre moins élevé de seringues usagées dans les rues ou les parcs (62,3 %)
- Risque moins élevé de blessures et de décès dus à une surdose de drogue (60,1 %)
Les services de consommation supervisée soulèvent des inquiétudes et présentent des défis.
Les services de consommation supervisée soulèvent des inquiétudes et présentent des défis.
Bien que 89,0 % des personnes qui s’injectent des drogues ont signalé qu’elles utiliseraient les SCS, celles qui ont répondu le contraire ou qui ne le feraient pas souvent ont exprimé des inquiétudes concernant l’anonymat et leur peur de la police, ou ont noté qu’elles étaient autonomes et qu’elles n’avaient nullement besoin de ces services.
Les propriétaires de commerce et les citoyens ont exprimé des inquiétudes concernant les effets négatifs dans le secteur des SCS. Selon eux, des effets se feraient sentir sur la sécurité et l’attrait perçus des quartiers, et il y aurait peut-être une augmentation du taux de criminalité et de la consommation de drogues, ainsi que du nombre de vendeurs de drogues qui cibleraient la région. Environ le tiers des personnes répondantes ont exprimé des inquiétudes quant au fait que les SCS pourraient faire augmenter la consommation, la vente et le trafic de drogues dans les environs ainsi que le nombre de personnes utilisatrices qui s’y trouvent.
Il existe des stratégies possibles d’atténuation pour aborder les inquiétudes.
Selon certaines personnes qui ont participé aux discussions en groupe, bon nombre d’inquiétudes sont dues au manque de connaissances sur les avantages et l’efficacité des SCS et au manque de compréhension sur la santé ou la maladie mentale et le lien avec la dépendance. Toujours selon elles, une sensibilisation accrue pourrait atténuer certaines des inquiétudes. Les citoyens étaient d’avis que certaines stratégies communes d’atténuation pourraient être utiles :
- Fournir des renseignements sur les buts des SCS et la manière dont ils peuvent aider la population.
- Créer un groupe communautaire qui aurait pour tâche de se pencher sur les
enjeux touchant les SCS. - Évaluer les services, partager les résultats avec la population et agir.
Les SCS devraient être intégrés à des services existants.
Selon les personnes qui ont participé aux discussions en groupe, il importe de s’inspirer des programmes actuels de réduction des méfaits qui sont offerts dans le Grand Sudbury. Les organismes qui offrent ces programmes possèdent l’approche ou le modèle qui convient pour répondre aux besoins des personnes qui utiliseraient les SCS et à ceux de la population en général. Si des SCS étaient envisagés, il faudrait choisir avec soin les endroits les plus appropriés.
Les personnes qui ont répondu au sondage auprès de la population étaient préoccupées par le fait que les SCS puissent se trouver à solution, celles qui ont participé aux discussions en groupe et celles qui ont répondu au sondage auprès de la population ont suggéré un endroit en plein centre-ville, bien qu’un site mobile ait aussi été proposé pour fournir des services plus près du milieu de vie des personnes utilisatrices. Il se trouverait ainsi à proximité de la plupart des services sociaux et de soins de santé, offerts dans le secteur.
Avant-propos
La consommation d’alcool et d’autres drogues touche tout le monde. Les taux de consommation de drogues illicites demeurent plus élevés dans le Grand Sudbury que dans l’ensemble de l’Ontario, et influent sur la santé et la sécurité de nos communautés. En 2018, selon les taux pour 1000 habitants, le secteur de Sudbury et districts se classait douzième dans la province au chapitre des visites au service des urgences liées aux opioïdes, septième à celui des décès dont le rapport avec les opioïdes avait été confirmé, et dixième à celui des hospitalisations. S’attacher aux problèmes individuels et sociétaux qui se rattachent à la consommation de drogues exige la collaboration de nombreux partenaires communautaires, citoyens et citoyennes. Il s’agit d’une approche à volets multiples où diverses voix doivent s’élever pour mieux orienter les décisions.
Les personnes touchées par la consommation d’alcool et d’autres drogues méritent une approche globale à la prestation de services qui repose sur la compassion et les données probantes. C’est avec plaisir que Santé publique Sudbury et districts et le service de police du Grand Sudbury, au nom des responsables de la Stratégie communautaire contre les drogues de la Ville du Grand Sudbury, présentent le rapport final de l’Étude d’évaluation des besoins et de faisabilité concernant les services de consommation supervisée. Les conclusions donnent une orientation locale aux services de consommation supervisée. Ces derniers constituent l’un des éléments de notre stratégie globale destinée à protéger la santé de notre communauté et à réduire les méfaits liés à la consommation de drogues.
L’étude en soi a permis à la population de s’engager et d’intervenir de manière significative dans la mise au point, la prestation et l’évaluation de programmes destinés à la servir. Nous aimerions remercier les nombreuses personnes qui ont participé au sondage auprès de la population, les personnes qui ont un vécu et qui ont donné leur point de vue important, mais aussi les organismes sociaux et de santé, les parents et amis de personnes qui s’injectent des drogues, le milieu des affaires et les organismes communautaires locaux, lesquels ont tous participé à des discussions ciblées en groupe. Le présent rapport est l’aboutissement du travail effectué pour recueillir le point de vue de notre communauté, dans son effort collectif pour améliorer la santé, la sécurité et le bien-être des personnes, des familles, des quartiers et des localités du Grand Sudbury.
Nous aimerions profiter de l’occasion pour remercier les nombreux chercheurs, spécialistes des politiques, fournisseurs de services et partenaires communautaires qui se sont montrés si généreux de leur temps et de leur expertise lorsqu’il s’est agi de produire le présent rapport. Nous remercions également tous les membres de la Stratégie communautaire contre les drogues de la Ville du Grand Sudbury de leur soutien constant à ce travail important. Nous espérons poursuivre nos efforts afin de donner accès à des services appropriés, efficaces et acceptables ainsi qu’à des ressources dans notre communauté. Ensemble, nous continuerons de créer une communauté plus saine et plus sûre en réduisant les méfaits liés à la consommation d’alcool et d’autres drogues.
| Dre Penny Sutcliffe, MD, MHSc, FRCPC Médecin-hygiéniste et directrice Générale Santé publique Sudbury et districts | Paul Pedersen — M.P.A., Dip.ED, C.M.M. III, C.M.I. VII Chef Service de police du Grand Sudbury |
Introduction
Les services de consommation supervisée (SCS) sont des espaces contrôlés où les gens peuvent consommer des drogues sous surveillance avec du matériel stérile. Ils sont supervisés par un personnel qualifié, notamment des professionnels de la santé. Les personnes qui y ont recours peuvent aussi recevoir des soins médicaux de base et se faire diriger vers d’autres services sociaux et de santé1.Les SCS ne fournissent pas de drogues aux gens. Ils sont légaux au Canada, étant autorisés par les gouvernements fédéral et provincial2. Il a été démontré qu’ils réduisent la mortalité et la morbidité associées à la consommation de drogues par injection, notamment le nombre d’infections et de décès3.
Dans la Ville du Grand Sudbury, le premier rapport exhaustif, intitulé « Community Drug Strategy for the City of Greater Sudbury: A Call to Action » 4, est sorti en 2015. Il portait surtout sur la promotion de la santé, la prévention, le traitement, la réduction des méfaits, l’application de la loi et la sécurité. Depuis, les responsables de la Stratégie communautaire contre les drogues de la Ville du Grand Sudbury, qui représente plus de 25 partenaires issus d’organismes communautaires qui oeuvrent notamment dans les domaines de la santé, des services sociaux, de l’éducation, de la police, de la justice et des services d’urgence, s’occupent activement d’améliorer la santé de la population et s’attachent aux problèmes liés aux drogues en sensibilisant davantage la population au fait que la consommation de drogues constituent un problème de santé5.En 2018, la nécessité de comprendre les stratégies possibles pour réduire les méfaits liés aux drogues, sans exiger l’abandon de la consommation, s’est révélée.
Comme l’a indiqué le British Columbia Centre on Substance Use dans une recension de données probantes5,les études d’évaluation sur les SCS démontrent sans cesse les résultats suivants : une baisse de la morbidité et de la mortalité liées aux surdoses7-10; une diminution du risque de transmission de maladies infectieuses et une augmentation des mesures de réduction des méfaits comme la réduction de la réutilisation de seringues11-18; un meilleur contact entre une population à risque et hautement marginalisée et le système de soins de santé19 ; une amélioration du recrutement pour les soins de santé, le traitement des dépendances, la gestion du sevrage20-27 et la thérapie par la méthadone28-32 ; une pression moins forte sur les services d’urgence 33; et une baisse de la consommation de drogues en public34,35,du nombre de seringues et de la quantité d’autres déchets liés à l’injection de drogues qui sont jetés dans les lieux publics36-38.
Même s’il y avait des craintes que les SCS encouragent et favorisent la consommation de drogues, le nombre de personnes qui consomment des drogues par voie intraveineuse n’a pas augmenté dans les localités où des installations sont offertes39.Par ailleurs, les travaux d’évaluation entrepris à Vancouver ont révélé que l’ouverture d’Insite n’a pas fait augmenter le taux de criminalité ou d’amorce concernant la consommation de drogues par injection40-41. Et il s’est avéré que le rapport coût-efficacité de ces centres est très élevé42,43
Objet et objectifs de l’étude
La présente étude avait pour objet global de déterminer la nécessité et la faisabilité d’instaurer des SCS dans la Ville du Grand Sudbury, du point de vue des parties prenantes communautaires (y compris les personnes qui s’injectent des drogues, la population du Grand Sudbury, les partenaires communautaires et les autres parties prenantes clés).
L’étude visait particulièrement les objectifs suivants :
- déterminer la nécessité de SCS dans la Ville du Grand Sudbury ;
- déterminer les conditions dans lesquelles les SCS seraient utilisés et si les fournisseurs de programmes et la clientèle potentielle les jugeraient convenables ou attrayants ;
- déterminer la mesure dans laquelle les parties prenantes communautaires et la population les perçoivent comme étant utiles ;
- cerner les préoccupations, les défis et les obstacles que pourraient créer des SCS dans le Grand Sudbury et aborder les stratégies d’atténuation qui permettraient de s’y attacher ;
- déterminer comment les SCS pourraient être intégrés aux services de réduction des méfaits qui existent déjà dans le Grand Sudbury ;
- déterminer les emplacements possibles pour des SCS.
Le présent rapport résume les conclusions liées à chaque objectif.
Méthodes de collecte de données
Pendant la mise au point des sondages et la formulation des questions pour les discussions en groupe, on a examiné les études sur la nécessité et la faisabilité de SCS qui ont été menées dans des localités de taille similaire en Ontario, comme Thunder Bay1,London2 et Waterloo3. L’approbation éthique relative à toutes les parties de l’étude a été obtenue auprès du comité d’examen de l’éthique en matière de recherche de Santé publique Sudbury et districts et du Comité d’éthique de la recherche d’Horizon Santé-Nord.
Santé publique Sudbury et districts a mené l’étude au nom des responsables de la Stratégie communautaire contre les drogues de la Ville du Grand Sudbury. L’étude était appuyée par la Ville du Grand Sudbury, le Réseau local d’intégration des services de santé du Nord-Est, l’Association canadienne pour la santé mentale et Santé publique Sudbury et districts. Un comité consultatif communautaire et un groupe technique et de recherche ont fourni des orientations sur l’étude. Une équipe de recherche de l’École de médecine du Nord de l’Ontario a recueilli les données. Et les analyses ont été réalisées par celle-ci et Santé publique Sudbury et districts.
Voici les trois principales méthodes de collecte de données qui ont été employées pour atteindre les objectifs de l’étude :
- un sondage dirigé par des pairs auprès de personnes qui s’étaient injecté des drogues au cours des six mois précédents ;
- un sondage en ligne auprès de la population ;
- des discussions en groupe avec des partenaires communautaires oeuvrant dans divers domaines (réduction des méfaits, promotion de la santé, traitement, application de la loi et justice), des entreprises locales, des organismes sans but lucratif et d’autres organismes communautaires ainsi que des parents et amis de personnes qui s’injectent des drogues.
En plus des sources primaires de renseignements, l’équipe de recherche a consulté des données secondaires sur la santé des populations, la consommation de drogues, les méfaits liés aux opioïdes, les tendances en matière de prescription, la toxicité des opioïdes et les surdoses d’opioïdes.
Personnes répondantes
Personnes ayant participé au sondage auprès de personnes qui s’injectent des drogues
Ce sondage dirigé par des pairs auprès de personnes qui s’injectent des drogues a été mené tout au long du mois de juillet 2019. En tout, 190 personnes y ont répondu, totalement ou partiellement. Toutes s’étaient injecté des drogues au cours des six mois précédents, étaient âgées d’au moins 16 ans et pouvaient accepter librement et volontairement de participer.
Environ 60 % d’entre elles étaient de sexe masculin, et la moyenne d’âge était de 40 ans (les personnes étaient âgées de 17 à 66 ans). La langue première était l’anglais dans une proportion de 88, 4 %; elles se disaient hétérosexuelles dans une proportion de 86, 3 %; et le degré de scolarité atteint était le niveau universitaire ou collégial dans une proportion de 25, 8 %. Dans l’étude, la plupart des personnes qui s’injectaient des drogues étaient identifiées comme étant autochtonesii(55, 8 %) ou caucasiennes (42,1 %). Bien que les personnes qui pouvaient participer au sondage devaient s’être injecté des drogues au cours des six mois précédents, 86, 8 % ont déclaré avoir consommé des drogues par injection au cours des 30 jours précédents.
Personnes ayant participé aux discussions en groupe
Les personnes qui ont participé aux discussions en groupe ont surtout été désignées par leur adhésion à la Stratégie communautaire contre les drogues de la Ville du Grand Sudbury. En tout, 52 parties prenantes communautaires ont participé à 13 discussions en groupe tenues entre septembre et novembre 2019. Voici quels étaient les secteurs et les points de vue représentés : traitement des dépendances (n=11); application de la loi et justice (n=4); promotion et prévention en matière de santé (n=11); réduction des méfaits (n=7); secteur commercial et autres organismes communautaires (n=10); et parents et amis de personnes qui s’injectent des drogues (n=9).
Personnes ayant participé au sondage auprès de la population
Le sondage auprès de la population était offert en ligne par le site Web de la Stratégie communautaire contre les drogues de la Ville du Grand Sudbury de juin à septembre 2019. Des copies papier étaient également offertes chez des partenaires communautaires jusqu’à la clôture du sondage en ligne. En tout, 2251 personnes ont répondu au sondage, complètement ou partiellement. Elles ont précisé qu’elles étaient toutes âgées d’au moins 16 ans et qu’elles pouvaient accepter librement et volontairement de participer.
Parmi elles, 62,5 % s’étaient identifiées comme étant de sexe féminin, et 55, 0 % étaient âgées de 25 à 44 ans. Elles travaillaient dans le secteur des soins de santé ou faisaient partie des premiers répondants dans une proportion de 19, 8 % ; ells travaillaient dans le domaine de la réduction des méfaits dans une proportion de 12, 7 % ; et se disaient propriétaire d’une entreprise dans une autre de 6, 3 %.
ii Nous reconnaissons les Premières Nations, les Métis et les Inuits comme étant trois groupes dont l’identité culturelle est distincte, et dont l’histoire, les traditions, les pratiques culturelles et les structures de gouvernance sont uniques. Aux fins du présent document, le terme autochtone englobe toutes ces populations. Cependant, le terme communauté des Premières Nations est employé pour désigner les communautés vivant dans une réserve.
Conclusions
Contexte
La Ville du Grand Sudbury
« Avoir un SCS offre comme avantage le fait qu’il se trouve à un seul endroit et qu’il offre un accès à d’autres services. Alors, qu’il s’agisse de fournir des renseignements sur les drogues ou un accès à du personnel infirmier ou en travail social, ou à d’autres personnes, je suppose qu’en fin de compte, l’idée c’est que si vous avez une personne qui consomme devant vous, vous pouvez tenter de l’aider ».
La Ville du Grand Sudbury se trouve dans le Nord-Est de l’Ontario, dans le Bouclier canadien, à environ 400 kilomètres au nord de Toronto.28 Comptant une population d’environ 162000 habitants qui vivent dans un mélange d’environnements urbains, ruraux et sauvages, c’est le centre le plus grand et le plus populeux au nord de la région du Grand Toronto2.Sur le plan géographique, le Grand Sudbury est la plus grande municipalité en Ontario, car elle s’étend sur 3228 kilomètres carrés3.C’est une communauté multiculturelle où 27 % des habitants déclarent parler le français comme langue première4.Selon la région métropolitaine de recensement du Grand Sudbury, le Grand Sudbury se situe sur le territoire de deux Premières Nations, soit Wahnapitae et Atikameksheng Anishnawbek, et compte environ 9, 0 % des personnes qui se disent autochtones, dont certaines font partie d’autres Premières Nations5.
En 2016, 13 % de la population du Grand Sudbury vivait dans la pauvretéiii. Selon un décompte ponctuel réalisé en 2018, 1954 personnes se disaient totalement sans abri ou en situation d’itinérance cachée ou risquaient de devenir itinérantes. De plus, 224 personnes étaient des enfants à charge de moins de 18 ans, dont des personnes participantes avaient la garde7. L’un des principaux motifs d’itinérance invoqués était la dépendance8. La période d’attente pour obtenir un logement subventionné d’une chambre dans le Grand Sudbury est de cinq ans. Et il y a une liste d’attente de plus de 1000 personnes pour des logements à loyer indexé sur le revenu, ce qui complique l’itinérance9.
Interventions en matière de réduction des méfaits et recours aux services à l’échelle locale
Dans la Ville du Grand Sudbury, plusieurs stratégies de réduction des méfaits ont été mises en place pour améliorer la sécurité et la santé de la communauté face à la consommation d’alcool et d’autres drogues.
- Le programme d’échange de seringues (également connu sous l’appellation Le point) est un programme gratuit et confidentiel qui procure du matériel et des services de réduction des méfaits aux personnes qui consomment des drogues, y compris des seringues neuves et des bacs de ramassage et d’élimination des seringues1. Il a pour but de réduire le risque de contracter ou de transmettre des maladies infectieuses, comme le VIH et l’hépatite C, mais aussi de réduire les risques associés à la consommation de drogues. En 2019, 1495919 seringues ont été distribuées par Le point, y compris à l’endroit fixe situé au Rainbow Mall et par des services de proximité offerts un peu partout dans Sudbury et districts2. En tout, 900 personnes se sont rendues sur les lieux où le programme était offert en 20193.
- Des trousses de naloxoneiv en vaporisateur déjà assemblées sont distribuées aux personnes qui ont recours au programme d’échange de seringues et qui risquent de faire une surdose d’opioïdes, mais aussi aux parents et amis de ceux et celles qui sont à risque1. La naloxone est aussi distribuée auprès des organismes admissibles et des pharmacies afin qu’ils en fournissent dans le cadre du Programme ontarien de distribution de naloxone. Dans le Grand Sudbury, Santé publique Sudbury et districts, le Réseau ACCESS Network et les pharmacies reçoivent la naloxone par ce programme. Et Santé publique donne une formation sur le stockage, l’administration et la distribution de la naloxone par l’entremise du programme aux organismes admissibles, et cette formation est en voie d’être offerte à la population. Par ailleurs, le Réseau ACCESS Network fournit une formation sur le stockage et l’administration de la naloxone et distribue des trousses aux personnes qui risquent le plus de faire une surdose.
- Depuis le mois de mai 2019, la Sudbury Temporary Overdose Prevention Society (STOP Society) offre un SCS périodique non approuvé à cinq endroits éphémères en plein centre du Grand Sudbury1. Aucune exemption n’a été obtenue du gouvernement fédéral. STOP offre à sa clientèle et à la population les services suivants : nettoyage communautaire, enseignement de la réduction des méfaits, counseling à court terme, services traditionnels autochtones, soutien pratique, counseling en matière de deuil et soins médicaux. De plus, STOP a dirigé des gens vers des services de traitement des dépendances et de réduction des méfaits, des fournisseurs de services cliniques, des fournisseurs de services de santé mentale et d’autres fournisseurs de services communautaires2. Sur une période de sept mois, de mai à novembre 2019, STOP a totalisé 14 jours d’activité et aidé 140 personnes3.
- Le Sudbury Action Centre for Youth (SACY), en partenariat avec l’Université Laurentienne, offre un programme d’analyse de drogues1. Un spectromètre permet de déterminer la nature des drogues. En date de mars 2019, 10 échantillons par mois étaient analysés. Le SACY fournit également des services de réduction des méfaits par des unités mobiles et la prestation de matériel et de services pour favoriser une consommation de drogues propre et sécuritaire2.
- Dans le cadre de la Stratégie communautaire contre les drogues, Santé publique Sudbury et districts émet des alertes aux drogues et des avertissements depuis 20171. Ces communications sont publiées pour aviser la population de l’augmentation du nombre d’incidents liés aux opioïdes ou des tendances en matière de drogues toxiques dans le Grand Sudbury. Les alertes sont publiées pour faire suite à la surveillance constante des données, aux avis ministériels et aux renseignements reçus de partenaires communautaires. Depuis sa création jusqu’au mois de mai 2020, 12 alertes aux drogues ont été émises dans la Ville du Grand Sudbury2.
- Services de police : le Service de police du Grand Sudbury (SPGS) a mis en place des stratégies de visibilité afin de s’attaquer aux problèmes qui se présentent au centre-ville. De 2018 à 2019, le nombre de patrouilles à vélo y a augmenté de 14 %1. Le SPGS continue de cibler les fournisseurs de drogues, retient les services de specialists en reconnaissance des drogues, sensibilise la population, fournit de la naloxone et apporte son soutien aux efforts de promotion pour que les sentences que reçoivent les fournisseurs et les consommateurs de drogues illicites soient appropriées.
- Programme mobile d’intervention en cas de crise : le programme est associé au programme d’intervention en cas de crise, au service de police du Grand Sudbury, aux services paramédicaux du Grand Sudbury et au service des urgences d’Horizon Santé- Nord.37 Divers services de santé comme les contrôles de santé et les services de soutien en santé mentale et en dépendance sont fournis dans des cadres sociaux (p. ex., les édifices d’habitation et les refuges) pour mieux répondre aux besoins des gens.
- Table de mobilisation rapide (TMR) : Mobilisation communautaire Sudbury (MCS) regroupe 25 organismes partenaires de divers secteurs comme la santé, les services à l’enfance, les services de police, l’éducation, la santé mentale et la dépendance, le logement et les services municipaux. Ces organismes se coordonnent afin d’utiliser les systèmes et les ressources qui existent.38 Des représentants de MCS se réunissent deux fois par semaine à la TMR. Ensemble, les personnes participantes cernent les situations qui concernent des personnes risquant fort de subir des méfaits. Tous les organismes partenaires requis participent à une intervention conjointe afin que les personnes à risque soient mises en contact avec des services d’aide appropriés, opportuns, efficaces et bienveillants.
- Le programme résidentiel Maison de réduction des méfaits de l’Association canadienne pour la santé mentale a pour objet d’aider les personnes itinérantes ou risquant de le devenir qui sont également touchées par la dépendance à l’alcool1. Le programme donne accès à un programme dirigé où les gens aux prises avec un problème d’alcool obtiennent de l’aide pour le logement et pour combler leurs besoins en matière de soins primaires et de santé mentale.
- L’Ontario Aboriginal HIV/AIDS Strategy (stratégie ontarienne de lutte contre le VIH et le sida à l’intention des Autochtones) procure des services de proximité et de soutien aux Autochtones qui consomment des drogues1. Elle permet d’avoir accès à du matériel propre pour consommer des drogues, tout en offrant une médecine traditionnelle et des ressources pour obtenir du soutien traditionnel par les réseaux communautaires.
- Le Réseau ACCESS Network procure des services de réduction des méfaits par The Street Outreach Program, en activité sept jours sur sept1. Des travailleurs et travailleuses de proximité fournissent du matériel d’injection et d’inhalation sécuritaire, l’accès à des centres de traitement des dépendances, des services de dépistage, le traitement contre le VHC, l’accès au traitement contre le VIH, du soutien et du counseling ainsi que des services de défense et d’accompagnement. Ses services de proximité incluent une sensibilisation pour prévenir les méfaits liés à la consommation de drogues, la distribution de naloxone et une formation sur le sujet ainsi que du matériel sécuritaire.
- Le Shkagamik-Kwe Health Centre est un centre autochtone d’accès aux services de santé qui offre des programmes communautaires dans un cadre adapté à la culture où aucun jugement n’est porté1
D’après le sondage mené auprès de personnes qui s’injectent des drogues, il est évident que bon nombre des services de réduction des méfaits qui sont offerts dans le Grand Sudbury sont acceptés et bien utilisés. De plus, il existe toujours des lacunes et les ressources demeurent limitées.
- Les personnes qui s’injectent des drogues ont indiqué dans une proportion de 76,8 % qu’elles avaient échangé ou obtenu des seringues par des services offerts actuellement dans le Grand Sudbury au cours des six derniers mois.
- Les personnes qui s’injectent des drogues connaissaient dans une proportion de 93,2 % l’existence des trousses de naloxone à emporter. Parmi elles, 78,8 % possédaient la leur. Les personnes qui s’injectent des drogues ont mentionné qu’elles avaient obtenu des trousses de naloxone par un service de distribution de méthadone (39,1 %), le programme de distribution de seringues (38,3 %), les travailleurs et travailleuses de proximité (36,2 %) ou une pharmacie (18,5 %).
- Il a aussi été démontré que l’existence de la naloxone est connue grâce aux services actuels, et que les personnes qui s’injectent des drogues la connaissent par les travailleurs et travailleuses de proximité et le personnel infirmier de rue (45,8 %), le programme de distribution de seringues (19,2 %) ou un service de distribution de méthadone (18,1 %).
- Les personnes qui s’injectent des drogues ont eu accès à des services d’analyse sanguine pour le VIH, dans une proportion de 55,5 %, pour l’hépatite C, dans une proportion de 54,7 %, auprès de divers fournisseurs locaux, y compris Santé publique Sudbury et districts, Horizon Santé-Nord, le Réseau ACCESS Network, le pénitencier, les pharmacies et les programmes pour les Autochtones.
- Les personnes qui s’injectent des drogues ont indiqué, dans une proportion de 74,7 %, qu’elles avaient participé à un programme de pharmacothérapie au cours de leur vie. Et 60,0 % d’entre elles ont mentionné qu’elles avaient participé à un programme de désintoxication.
- Les personnes qui s’injectent des drogues avaient, dans une proportion de 46,3 %, participé à un programme de pharmacothérapie au cours des six mois précédents.
- Les personnes qui s’injectent des drogues avaient, dans une proportion de 43,7 %, participé à un programme de désintoxication au cours des six mois précédents.
- Les personnes qui s’injectent des drogues avaient, dans une proportion de 29,5 %, tenté d’avoir accès à des programmes de traitement, mais sans succès.
iii La mesure de faible revenu après impôt (MFR-ApI) est un pourcentage fixe (50 %) de la médiane du revenu après impôt rajusté du ménage observée au niveau des personnes, où « rajusté » indique que les besoins du ménage sont pris en consideration.
iv La naloxone peut contrer temporairement les effets d’une surdose d’opioïdes, laquelle peut faire en sorte qu’une personne cesse de respirer.
Nécessité de services de consommation supervisée
L’étude avait pour principal objectif de déterminer la nécessité de SCS dans le Grand Sudbury. Les résultats qui suivent décrivent des aspects de cette nécessité du point de vue des personnes qui s’injectent des drogues, des parties prenantes clés et des citoyens et citoyennes du Grand Sudbury.
Parmi les indicateurs de la nécessité de SCS, il peut y avoir l’existence d’un groupe important de personnes qui s’injectent des drogues, des méthodes d’injection non sécuritaires, des résultats négatifs considérables comme des surdoses, des visites au service des urgences et des hospitalisations, une incidence sur les services d’urgence et l’application de la loi, les services actuels d’aide à la réduction des méfaits, comme les programmes d’échange de seringues qui peuvent complémenter les SCS, les lacunes au chapitre des solutions de soutien et d’orientation, et les effets sur les plans social et familial de la consommation de drogues par injection1-4.
Consommation de drogues dans la Ville du Grand Sudbury
Il existe déjà des services de réduction des méfaits dans la Ville du Grand Sudbury, y compris la distribution de seringues et de naloxone. La distribution de seringues est demeurée constante de 2013 à 2016. Elle s’établit à environ 500 000 unités par année. En 2018, cependant, le nombre de seringues distribuées a augmenté sensiblement pour passer à 1,5 million1. Depuis juillet 2018, le personnel de Santé publique Sudbury et districts a formé 413 personnes de 63 organismes communautaires à l’administration de la naloxone2. En 2019, Santé publique Sudbury et districts a distribué un total de 6958 trousses et recharges de naloxone à des organismes communautaires, alors que le Réseau ACCESS Network et les pharmacies en ont distribué respectivement 3052 et 6438 de plus3.
1,5 million
de seringues ont été distribuées dans la Ville du Grand Sudbury en 2018.
Bien qu’il existe déjà des services de réduction des méfaits dans le Grand Sudbury, les effets qu’a, sur la santé, la consommation d’alcool et d’autres drogues sont considérables et croissants1. La proportion de personnes qui ont déjà essayé des substances illicites dans Sudbury et districts (53,6 %) est nettement plus élevée que dans toute la population de l’Ontario (40,6 %)2. D’après les données de l’Enquête sur la santé dans les collectivités canadiennes pour la période allant de 2015 à 2017, il est estimé qu’en 2019, 1817 (IC à 95 %; 840 — 2795) adultes du Grand Sudbury ont consommé des drogues illicites (comme de la cocaïne, des amphétamines, des opioïdes ou des hallucinogènes), à l’exception de ceux qui consomment du cannabis3.
Figure 1 : Personnes ayant essayé des substances illicites dans la région de Sudbury et districts et en Ontario (%)
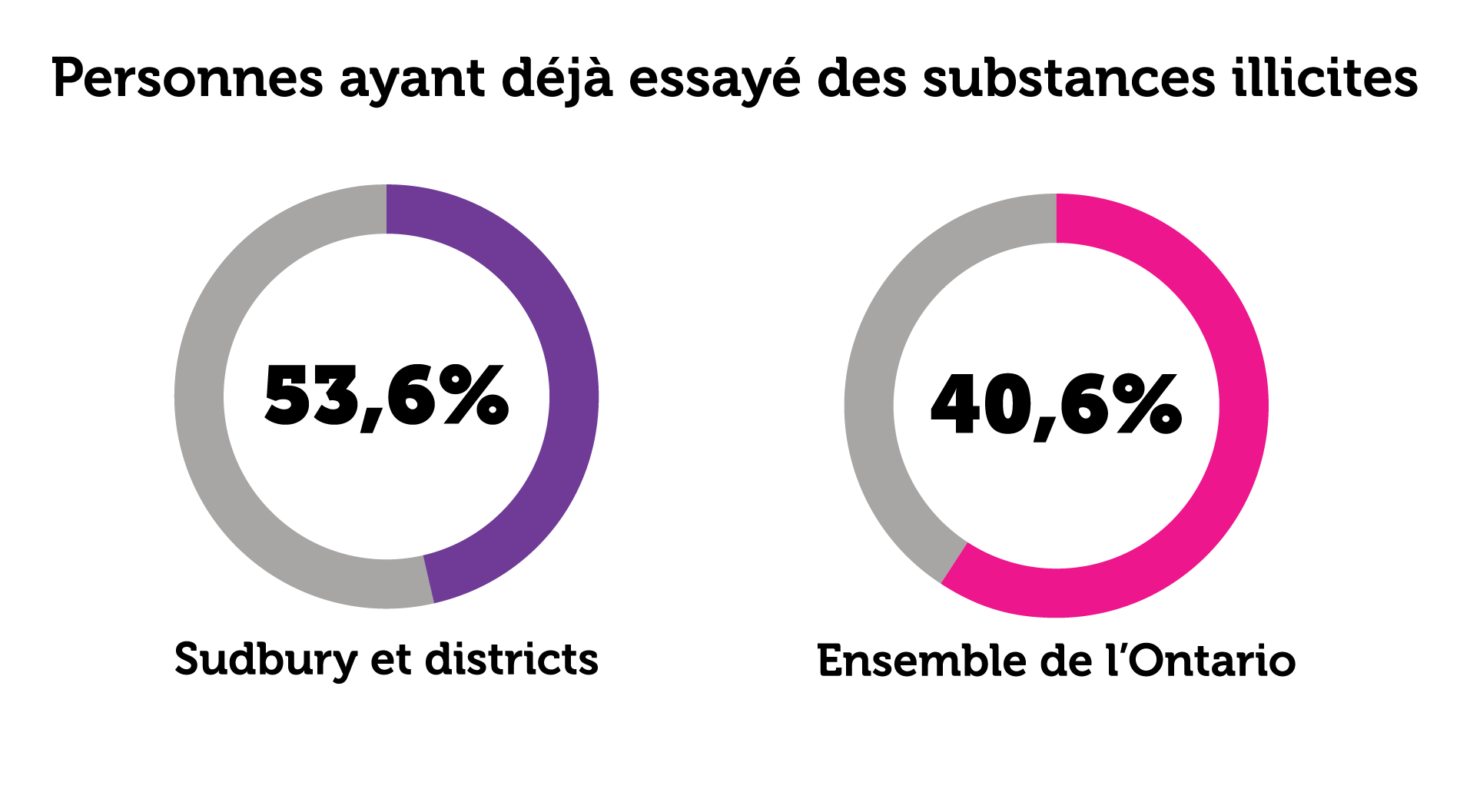
En 2018, selon les taux pour 1000 habitants, le secteur de Sudbury et districts se classait douzième dans la province au chapitre des visites au service des urgences liées aux opioïdes, septième à celui des décès dont le rapport avec les opioïdes a été confirmé, et dixième à celui des hospitalisations1. La même année, le territoire de Santé publique Sudbury et districts se classait onzième parmi les secteurs de bureau de santé pour les opioïdes prescrits dans la population en général et les nouvelles prescriptions d’opioïdes, avec un taux de 140,6 pour 1000 habitants2. Dans Sudbury et districts, 199 décès liés aux opioïdes ont été enregistrés de 2010 à 20183.
199
décès liés aux pioïdes entre 2010 and 2018 dans la région de Sudbury et districts.
La fréquence des appels à des services médicaux d’urgence (SMU) pour une personne soupçonnée d’avoir fait une surdose d’opioïdes était plus élevée en 2019 (n=468) qu’en 2018 (n=200), et avait augmenté de mois en mois1.
Le nombre de décès dus à des surdoses d’opioïdes dans Sudbury et districts s’est accru en 2019, car le nombre enregistré pendant la première moitié de l’année (28) correspondait à celui constaté pour toute l’année 2017 (34) ou 2018 (32)1.
La toxicité et les décès liés aux opioïdes touchent disproportionnellement les populations autochtones de l’Ontario, et influent encore plus sur celles qui vivent hors communauté de Première Nation1. Selon des données récentes, le taux de toxicité liée aux opioïdes (pour les visites au service des urgences et les hospitalisations) est presque 4,5 fois plus élevé chez les Autochtones vivant hors communauté de Première Nation et presque 2,5 fois plus élevé chez les Autochtones vivant au sein d’une communauté de Première Nation que celui enregistré au sein de la population en general2. En outre, le taux de mortalité lié aux opioïdes est 4,25 fois plus élevé chez les Autochtones hors communauté de Première Nation et 2,25 fois plus élevé chez les Autochtones en communauté de Première Nation que dans la population en general3. Selon ces données, les plus grandes iniquités s’observent dans un contexte de colonisation, de traumatisme historique et actuel et de racisme systémique. Les communautés des Premières Nations risquent davantage d’être touchées par la morbidité et la mortalité liées aux opioïdes en raison des effets intergénérationnels du colonialisme, y compris les pensionnats indiens et l’érosion historique de leur culture4.
Opinion des personnes qui s’injectent des drogues
Conditions de vie
La grande majorité des personnes qui s’injectent des drogues et qui ont répondu au sondage (91,6 %) vivaient dans le Grand Sudbury. Sur le plan du logement, 43,4 % ont déclaré qu’au cours des six derniers mois, elles vivaient surtout dans leur maison, leur appartement, ou encore celle ou celui de leur partenaire; 12,7 % ont précisé qu’elles vivaient là où les gens se réunissent pour consommer des drogues (p. ex., une fumerie de crack), 38,0 % des personnes qui s’injectent des drogues et qui ont répondu au sondage ont déclaré avoir été sans abri au cours des six derniers mois.
Les deux tiers des personnes répondantes (67,4 %) vivaient sous le seuil de pauvreté ou de faible revenu (réparties, 38,4 % avaient gagné moins de 10000 $ l’année précédente et 29, 0 % aaient gagné entre 10000 $ et 19999 $), alors que 11,6 % avaient gagné entre 20000 $ et 29999 $; et seulement 9,0 % avaient gagné 30000 $ ou plus. De plus, 8,9 % ont déclaré avoir un emploi régulier, 11,0 % ont déclaré avoir un emploi temporaire ou travailler à leur compte. La source de revenus la plus courante était Ontario au travail (OAT) (42,6 %). Venaient ensuite le Programme ontarien de soutien aux personnes handicapées (POSPH) (38,9 %) et les remboursements de TPS (14,7 %). Certaines personnes répondantes ont déclaré une activité criminelle comme source de revenus : vente de drogues (21,6 %), vol (16,3 %), commerce du sexe, vente de cigarettes ou de tabac ou autres activités criminelles (9,5 %).
Consommation de drogues
L’âge moyen auquel les personnes répondantes avaient commencé à consommer des drogues était de 22 ans (sur une échelle de 9 à 40 ans) (parmi les 93 personnes qui ont répondu à la question).
Les personnes répondantes qui s’injectaient des drogues le faisaient souvent. Près des deux tiers (66,8 %) ont déclaré consommer des drogues par injection chaque jour (43,2 %) ou chaque semaine (23,7 %), tandis que les autres ont indiqué en consommer au plus chaque mois (24,2 %). En moyenne, chez celles quiont précisé le nombre de fois où elles s’injectaient des drogues pendant une journée (n=105), 94, 3 % le faisaient plusieurs fois ; et seulement 5,7 % le faisaient une fois. Les autres ont mentionné le faire en moyenne trois fois par jour (10,5 %), quatre fois (9,5 %), cinq fois (11,4 %) ou plus de 10 fois par jour (22,0 %).
Types de drogues consommés
Dans le Grand Sudbury, les personnes qui consomment des drogues optent pour divers types. La cocaïne est la plus courante. Les autres drogues de choix sont les « hydros » (p. ex., l’hydromorphone, le Contin et la dilaudide), le crack, l’héroïne, le fentanyl, la morphine, les amphétamines, la méthamphétamine en cristaux et les « speedballs ». Dans l’ensemble, les opioïdes sont légèrement plus consommés que les stimulants.
Tableau 1 : Drogues les plus souvent injectées au cours des six derniers mois (il était possible de fournir plusieurs réponses)
| Classification des drogues | Drogue | Fréquence | Proportion |
|---|---|---|---|
| Opioïdes | « Hydros » | 62 | 32.6% |
| Héroïne | 44 | 23.2% | |
| Fentanyl | 38 | 20.0% | |
| Morphine | 26 | 13.7% | |
| Méthadone (prescrite) | 9 | 4.7% | |
| Percocet | 6 | 3.2% | |
| Oxy Neo | 5 | 2.6% | |
| Oxycodone | 4 | 2.1% | |
| Méthadone (non prescrite) | 3 | 1.6% | |
Total | 197 | ||
| Stimulants | Cocaïne | 90 | 47.4% |
| Crack ou cocaïne en morceaux | 30 | 15.8% | |
| Méthamphétamine en cristaux | 20 | 10.5% | |
| Amphétamines (« speed ») | 20 | 10.5% | |
| « Speedball » | 13 | 6.8% | |
| Ritalin ou Biphentin | 6 | 3.2% | |
Total | 179 | ||
| Tranquillisants ou « benzos » | Total | 5 | 2.6% |
| Antidépresseurs | 0.0% | ||
| Wellbutrin - Total | 5 | 2.6% | |
| Gabapentin | Total | 1 | 0.5% |
Drogues mélangées à d’autres substances
Les drogues mélangées ou « coupées » avec d’autres substances peuvent représenter un risque, car la personne qui consomme la substance peut avoir une réaction inattendue ou indésirable. La plupart des personnes qui s’injectent des drogues et qui ont répondu au sondage, soit 85,2 %, ont indiqué qu’elles avaient consommé une drogue qu’elles croyaient coupée d’une autre substance. Parmi elles, 88,1 % croyaient l’avoir fait au cours des six derniers mois.
Cas de surdose
Dans le Grand Sudbury, il arrive couramment que les personnes qui s’injectent des drogues fassent une surdose accidentelle. Parmi les personnes qui s’injectent des drogues et qui ont répondu au sondage, plus de la moitié (53,7 %) a déclaré avoir fait une surdose au cours de sa vie, et 58,8 % en avaient fait au moins une au cours des six derniers mois. La plupart (84,3 %) des personnes qui s’injectent des drogues et qui avaient fait une surdose se trouvaient avec d’autres personnes à ce moment-là : un partenaire intime (36,3 %), un ami proche (29,4 %), une simple connaissance (19,6 %) ou une personne étrangère (17,6 %). En ce qui touche l’endroit, 41,2 % des surdoses étaient survenues au domicile, 19,6 % s’étaient produites chez un ami, et 11,8 % avaient eu lieu dans la rue (une ruelle, l’embrasure d’une porte, etc.).
Parmi les personnes répondantes qui avaient fait une surdose au cours de leur vie, 84,3 % ont déclaré avoir reçu de l’aide, alors que 15,7 % n’en avaient reçu aucune. Plus de la moitié (54,9 %) ont déclaré que quelqu’un avait appelé une ambulance, et parmi elles, 76,8 % avaient été emmenées à l’hôpital.
Près des deux tiers des personnes qui s’injectent des drogues (61,2 %) avaient administré de la naloxone à quelqu’un qui faisait une surdose, et la plupart l’avaient fait plusieurs fois.
Méthodes d’injection
Accès à du matériel et à des seringues stériles
Lorsqu’il s’agit de consommer des drogues par injection, réutiliser et partager des seringues augmente le risque de contracter des infections transmissibles par le sang93. Le fait que des personnes aient déclaré avoir réutilisé ou partagé du matériel signifie peut-être qu’un accès à une source fiable de matériel stérile, ce que pourrait offrir un SCS, s’impose. Environ les trois quarts des personnes qui s’injectent des drogues et qui ont répondu au sondage (71,1 %) ont déclaré qu’elles avaient réutilisé une seringue (reportez-vous à la figure 2 pour connaître la fréquence de réutilisation).
Figure 2 : Fréquence de réutilisation de seringues ( parmi les personnes qui en réutilisent) (%)
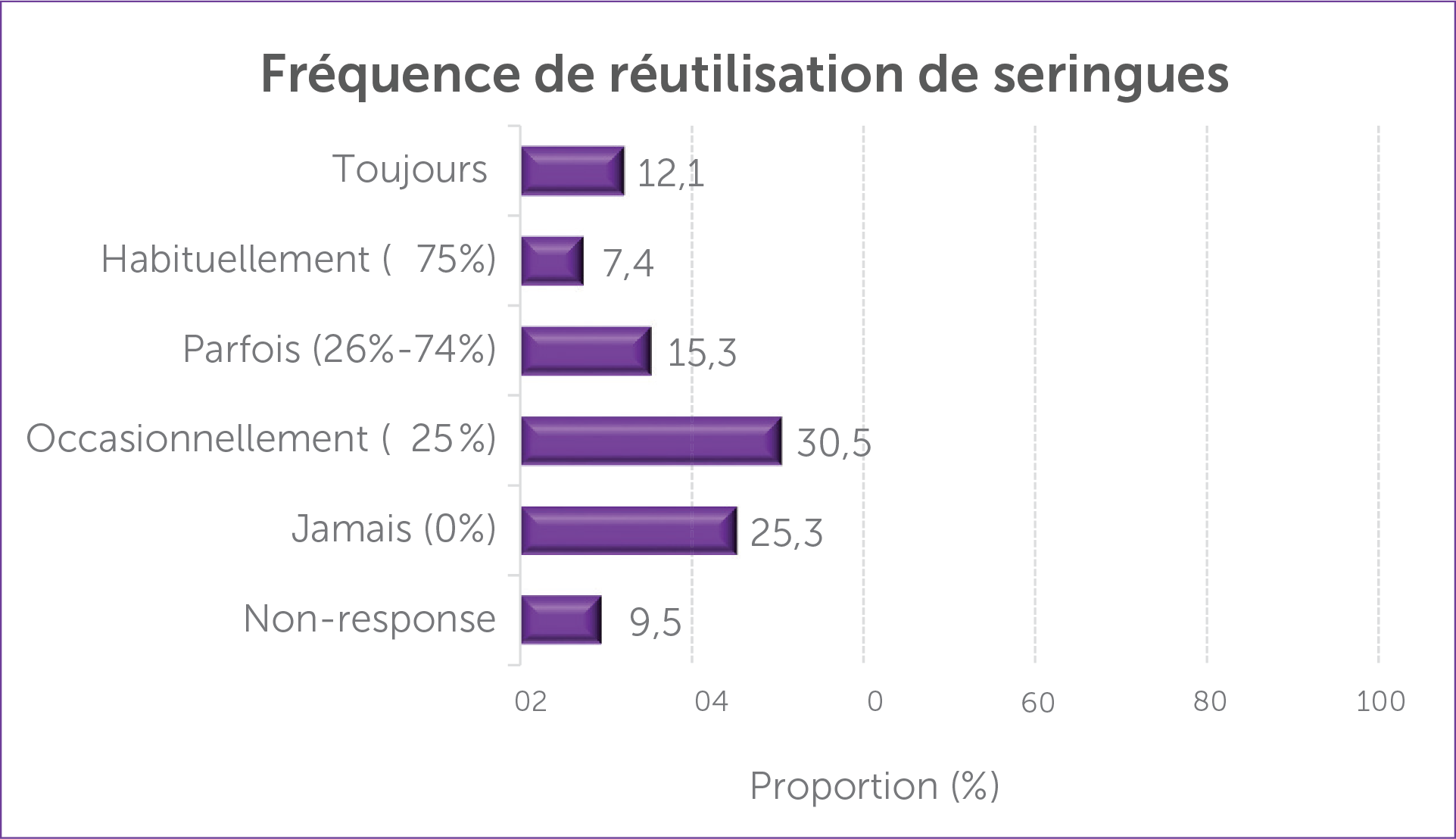
De plus, le tiers des personnes répondantes (32,6 %) ont précisé qu’elles avaient utilisé une seringue qu’une autre personne avait déjà utilisée. Plus du tiers d’entre elles (38,4 %) ont mentionné qu’elles avaient utilisé d’autre matériel d’injection usagé (coton, filtre, cuillère, cuiseur), et 36,3 % ont dit qu’elles avaient utilisé de l’eau provenant d’une flaque ou une autre source d’eau non stérile.
Plus des trois quarts (80,5 %) des personnes qui s’injectent des drogues et qui ont répondu au sondage avaient obtenu des seringues stériles d’un ami, 76,4 % avaient recouru à un programme local de distribution de seringues, 75,3 % avaient obtenu des seringues stériles auprès d’un travailleur ou d’une travailleuse ou d’un service de proximité, et 64,2 % en avaient obtenu de leur fournisseur ou dans la rue.
Cependant, plus du tiers (36,3 %) a répondu avoir eu du mal à se procurer assez de seringues stériles auprès d’un fournisseur de services pour répondre à leurs besoins. La moitié (51,0 %) ont signalé qu’à une occasion, elles avaient voulu consommer des drogues, mais ignoraient où se procurer une seringue stérile.
Contextes d’injection de drogues
L’injection en public démontre peut-être qu’un espace sécuritaire désigné s’impose.1-3>. Les trois quarts (75 %) des personnes répondantes ont déclaré s’être injecté des drogues en public, à diverses fréquences, comme le montre la figure 3.
Figure 3 : Fréquence d’injection de drogues en public (parmi les personnes qui l’ont déjà fait) (%)
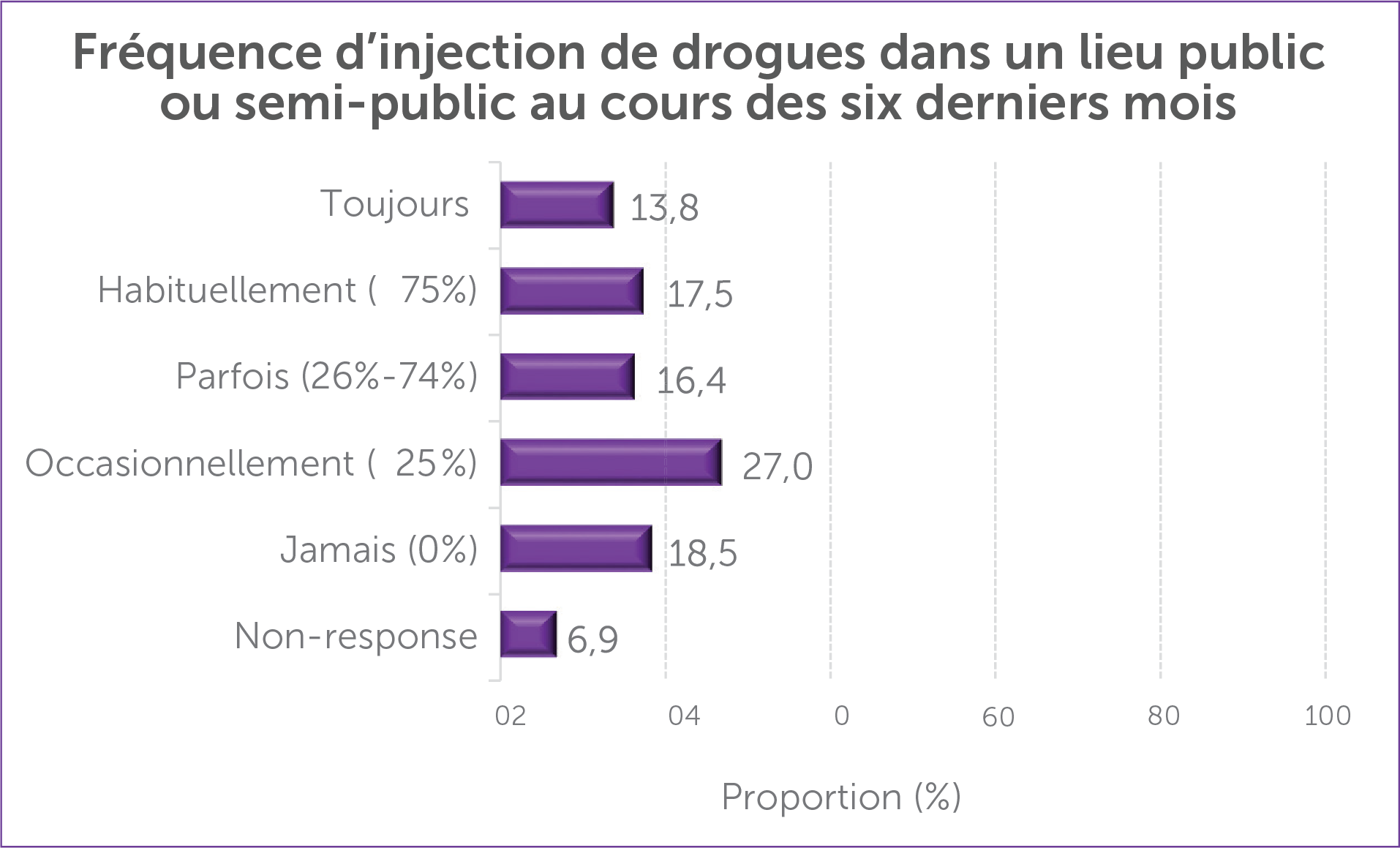
En ce qui touche les motifs d’injection en public, le tiers (35,3 %) ont précisé qu’elles s’injectaient des drogues en public parce que c’était commode, 25,0 % ont précisé qu’elles étaient trop loin de leur domicile, et 38,0 % des personnes qui s’injectent des drogues et qui ont répondu au sondage ont déclaré qu’elles étaient sans abri au cours des six derniers mois.
L’injection de drogues en solo augmente le risque de conséquences indésirables, et l’injection avec d’autres personnes peut atténuer le risque, en particulier celui d’une surdose.50 La grande majorité (83,2 %) a déclaré qu’elle s’était injecté des drogues en solo, à diverses fréquences : toujours = 18,4 %, habituellement (>75 % du temps) = 33,5 %, parfois (de 26,0 à 74,0 % du temps) = 21,5 %, ou occasionnellement (<25 % du temps) = 23,4 %. En ce qui touche les raisons de s’injecter des drogues en compagnie d’autres personnes, la moitié (49,5 %) a admis avoir eu besoin d’aide, à diverses fréquences : toujours = 16,0 %, habituellement (>75 % du temps) = 9,6 %, parfois (de 26,0 à 74,0 % du temps) = 23,4 %, ou occasionnellement (<25 % du temps) = 43,6 %. Les personnes répondantes ont dit l’avoir aussi fait, notamment, parce qu’elles ne pouvaient trouver une veine elles-mêmes (21,6 %), qu’elles ignoraient comment s’y prendre (9,5 %) ou qu’elles préféraient qu’une autre personne s’en charge (7,9 %).
Maladies infectieuses et problèmes de santé liés à la consommation de drogues
La consommation de drogues, en particulier par injection, présente un risque de maladie infectieuse si le matériel est réutilisé ou partagé2-5. Le dépistage de maladie et l’orientation vers un traitement sont des services importants qui pourraient être offerts par le SCS.1 Parmi les personnes qui s’injectent des drogues et qui ont répondu au sondage, plus de la moitié (55,5 %) avait passé un test de dépistage du VIH au cours des six derniers mois. Parmi elles, six avaient reçu un résultat positif, et de ces six, cinq recevaient un traitement. Plus de la moitié (54,7 %) avait passé un test de dépistage de l’hépatite C au cours des six derniers mois; et parmi elles, près de la moitié (45,2 %) avait contracté la maladie, et plus de la moitié (55,3 %) ne se faisait pas traiter.
Les personnes qui s’injectent des drogues ont aussi déclaré d’autres problèmes de santé qui exigeaient un traitement. Il s’agissait notamment de symptômes de sevrage (20,0 %), de problèmes pulmonaires (6,8 %), d’abcès (6,3 %), de blessures (6,3 %), de dépression ou de psychose (6,3 %), de problèmes gastro-intestinaux (4,7 %), de problèmes de foie (4,7 %) et d’infections du sang (3,1 %).
Opinion des parties prenantes et des partenaires
Consommation de drogues : Incidence sur la santé des personnes qui s’injectent des drogues
Les personnes qui ont participé aux discussions en groupe ont indiqué une incidence accrue de graves problèmes de santé, y compris de gros abcès, d’infections du sang, de septicémie et de problèmes cardiaques, chez les personnes qui s’injectent des drogues. Des répercussions sur les services médicaux et d’urgence ont aussi été notées, car les taux de personnes ayant accès aux services hospitaliers ou d’intervention en cas d’urgence sont élevés. De plus, les personnes qui s’injectent des drogues peuvent négliger ou être incapables de choisir des aliments sains et nutritifs si elles dépensent de l’argent pour acheter des drogues et ne vivent pas dans des conditions favorables.
Les fournisseurs de services ont indiqué un manque de ressources en santé mentale, comme des services d’autosoins ou à l’estime de soi, la gestion des cas et les longues listes d’attente pour consulter un ou une psychiatre. Certains estimaient que des personnes consomment des drogues pour soulager des symptômes de maladie mentale parce qu’elles n’ont pas accès à d’autres solutions de traitement. Par ailleurs, la stigmatisation, l’oppression, la marginalisation et les mauvais traitements dont font l’objet les personnes qui s’injectent des drogues peuvent les amener à se cacher et à consommer seules. Ils ont parlé de problèmes simultanés de santé mentale ou de traumatismes sous-jacents, lesquels exigent de l’aide, y compris de l’hébergement. En particulier, ils ont mentionné que les Autochtones ont besoin d’autres services pour s’attacher aux traumatismes dus au racisme historique ou actuel, au colonialisme et aux « rafles des années 1960 ». Les personnes qui s’injectent des drogues et qui souffrent d’une maladie mentale sont souvent admises en psychiatrie parce qu’elles ne répondent pas aux attentes de la population et qu’elles causent des problèmes dans la communauté.
Consommation de drogues : Incidence sur la population, les ressources et les services
Selon les fournisseurs de soins de santé, les services des urgences constituent le principal point d’accès aux services, mais les hôpitaux n’offrent pas d’endroits qui permettraient de fournir une réponse holistique aux besoins des personnes qui s’injectent des drogues. Sans soutien supplémentaire en cas de crise, ou capacité de diriger les gens vers des programmes de traitement des dépendances, les soins d’urgence aigus mènent à une « porte tournante », où les consommateurs ne reçoivent pas de soutien et de soins de suivi après avoir reçu leur congé. Ces derniers sont aussi confrontés à d’autres obstacles après leur sortie de l’hôpital, particulièrement en ce qui touche le transport, l’habillement et les moyens de garantir leur approvisionnement en nourriture. On estimait que ces services ne sont pas offerts assez tôt pour les personnes qui s’injectent des drogues, étant donné que certaines ne se mettent en relation avec les institutions qu’au seuil de la mort.
Selon les autorités policières, la consommation de drogues exerce des pressions supplémentaires sur les services sociaux, la police, les services paramédicaux et les hôpitaux. La police se fait appeler deux ou trois fois par semaine pour éliminer des seringues et dans le cas de sorties d’ambulance liées à des blessures ou à des surdoses. L’incidence de vagabondage et de dommages aux biens augmente. Et lorsque des travailleurs et travailleuses des SMU et des policiers ou policières doivent se présenter sur les lieux d’une surdose, ils ne peuvent répondre aux autres besoins communautaires.
La question des seringues jetées et de la consommation visible de drogues a des répercussions sur la population. Les personnes qui s’injectent des drogues consomment celles-ci dans des endroits non sécuritaires et non hygiéniques, au centre-ville. Les endroits où elles peuvent aller sont limités, étant donné que la plupart des services, comme les refuges, interdisent la consommation de drogues. Les seringues jetées dans les lieux publics tels que les parcs et les trottoirs présentent des risques pour les citoyens et citoyennes. Exposer les enfants à la consommation de drogues et aux seringues jetées risque de causer des blessures et de rendre normale la consommation de drogues par injection en public et de les désensibiliser à cette pratique. Les personnes qui semblent intoxiquées dans les lieux publics causent des inquiétudes à la population et aux propriétaires d’entreprise. Ceux du centre-ville déplorent une perte de clientèle due à la consommation visible de drogues.
Les parties prenantes ont parlé de la nécessité accrue de mesures de sécurité dans les immeubles d’habitation du centre-ville pour que les personnes ne s’injectent pas de drogues dans les corridors, les cages d’escalier et les halls d’entrée, en particulier l’hiver. Toujours selon eux, les locataires ont peur d’aller derrière leur immeuble d’habitation parce qu’ils craignent que les personnes qui s’injectent des drogues deviennent agressives. Il a été noté que l’élimination inadéquate des seringues peut être due à des conditions de mise en liberté sous caution et de la crainte d’avoir sur soi des seringues ou des drogues.
Il a été noté que le Grand Sudbury est si vaste qu’il est difficile de mesurer le besoin. Le problème n’est pas limité au centre-ville. Dans les communautés périphériques, en particulier le secteur de la « vallée » (y compris les localités comme Hanmer et Valley East), le service de police recevrait de 6 à 12 appels par mois pour des seringues jetées.
Opinion de la population du Grand Sudbury
Certaines personnes qui ont répondu au sondage auprès de la population estimaient que les services augmenteraient la prévalence de consommation de drogues et ne diminueraient en rien les besoins. Certaines considéraient qu’il fallait surtout augmenter les solutions de traitement. D’autres soulignaient que les SCS correspondent aux politiques et aux pratiques exemplaires de soins de santé fondées sur des données probantes, et que ces services réduisent le nombre de décès liés à la consommation de drogues et diminuent le nombre de surdoses d’opioïdes et de visites à l’hôpital.
Du point de vue de la sécurité publique, les citoyens et citoyennes ont parlé de la nécessité de s’attacher à l’épidémie d’opioïdes et d’empêcher que les seringues usagées soient jetées. Certaines personnes estimaient que des SCS auraient dû être instaurés il y a longtemps, à Sudbury.
« Si cette zone de consommation désignée était créée, les gens ne seraient plus tentés de consommer des drogues dans les autres secteurs de la ville, et les autres citoyens et citoyennes seraient ainsi plus en sécurité. »
En résumé : nécessité
Les méfaits pour la santé qui sont liés à la consommation de drogues par injection sont considérables et croissants. Dans le Grand Sudbury, les personnes qui s’injectent des drogues continuent de courir divers risques sur le plan social et celui de la santé, malgré l’existence de certains services d’aide à la réduction des méfaits. La consommation de drogues exerce des pressions sur les services sociaux, la police, les services paramédicaux et les hôpitaux. En général, les citoyens et citoyennes ont soulevé la nécessité de s’attacher davantage à la consommation de drogues et aux questions connexes dans notre communauté.
Faisabilité de services de consommation supervisée pour la clientèle potentielle, les fournisseurs de services locaux et la population
Les personnes qui participaient à l’étude devaient donner leur avis sur les conditions qui rendraient les services de consommation supervisée (SCS) acceptables. Des questions sur la prestation des services, la capacité des sites et leur utilisation ont été posées pour mieux orienter la mise en place possible de SCS pour les personnes qui s’injectent des drogues dans le Grand Sudbury.
Faisabilité de services de consommation supervisée
Opinion des personnes qui s’injectent des drogues
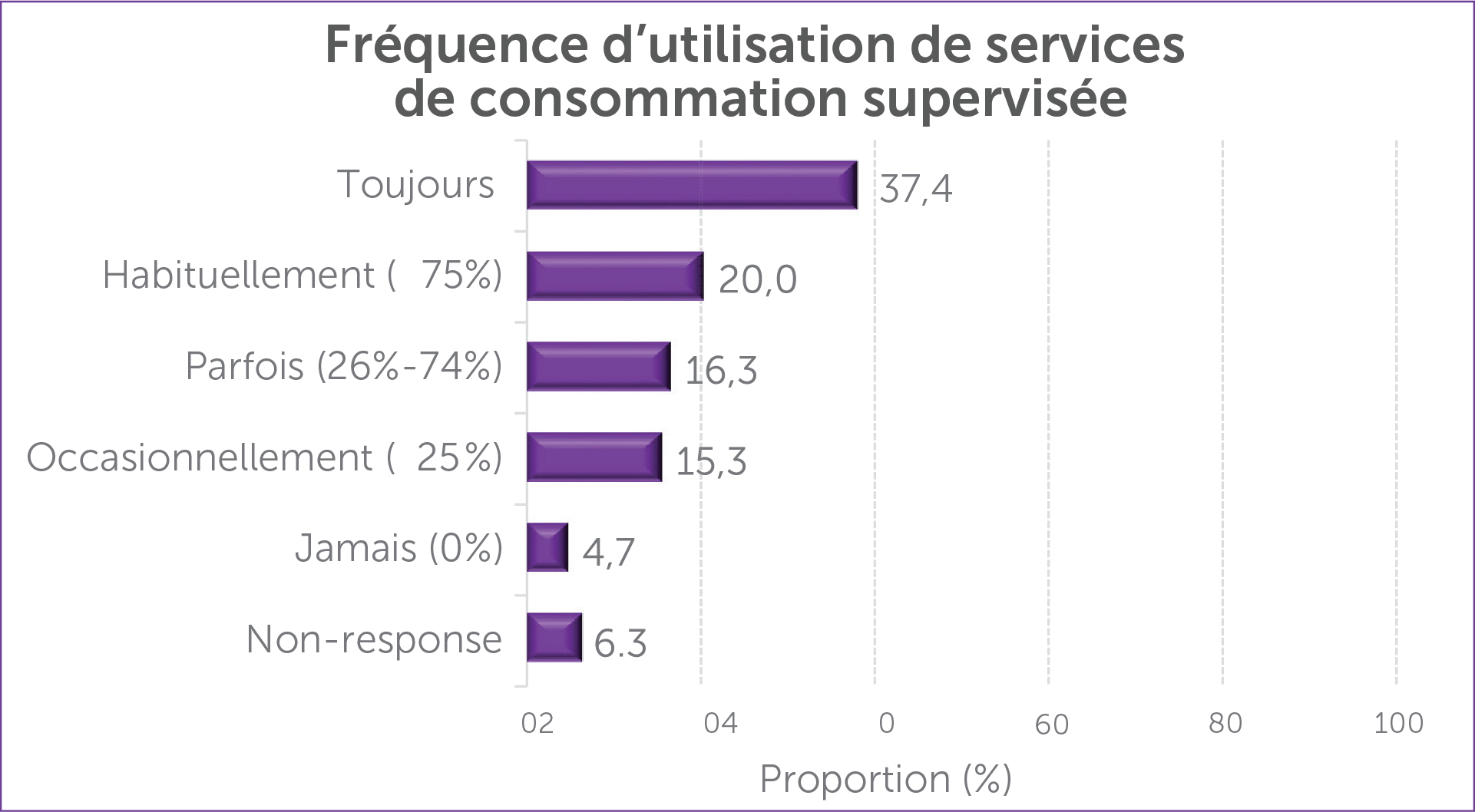
Lorsque les personnes qui s’injectent des drogues devaient tout d’abord indiquer si elles avaient déjà entendu parler de SCS avant l’étude, seulement 59,5 % ont répondu que c’était le cas. Après avoir appris en quoi consistaient les SCS, les personnes participantes devaient préciser à quelle fréquence elles utiliseraient le site de consommation supervisée. La plupart des personnes qui s’injectent des drogues, soit 89,0 %, ont répondu qu’elles seraient disposées à recourir à ce genre de service, et seulement 4,7 % ont répondu qu’elles n’y recourraient jamais, comme le montre la figure 4.
Figure 4 : Volonté de recourir à des SCS (%)
Opinion de la population du Grand Sudbury
Près des deux tiers des citoyens et citoyennes qui ont répondu estimaient que des SCS seraient utiles, comme le montre la figure 6. De plus, une analyse plus poussée a permis de démontrer que la plupart des inquiétudes entourant les SCS étaient largement exprimées par la partie des personnes répondantes qui estimait que ces services ne seraient pas utiles.
Figure 5 : Est-ce que des SCS seraient utiles ? (%)
Préférences de conception concernant des services de consommation supervisée
Opinion des personnes qui s’injectent des drogues
Politiques
Les personnes qui s’injectent des drogues devaient indiquer leurs préférences quant aux politiques couramment adoptées dans différents cadres de SCS1 (la proportion selon laquelle la politique serait acceptable est indiquée) :
- Les personnes pourront devoir s’asseoir et attendre qu’une place se libère (69,4 %).
- Les personnes doivent s’inscrire à chaque utilisation (67,4 %).
- Les personnes doivent avoir un numéro de cliente (66,9 %).
- Les personnes ne peuvent s’aider mutuellement à s’injecter des drogues (66,3 %).
- Les personnes ne peuvent partager des drogues (59,9 %).
- Les personnes ne peuvent aider à préparer les injections (53,6 %).
- Des caméras de surveillance sont installées pour protéger les utilisateurs (50,0 %).
- Il faut présenter une carte d’identité gouvernementale (47,4 %).
- Il est interdit de fumer du crack ou de la méthamphétamine en cristaux (47,0 %).
- Il faut vivre dans le quartier (44,5 %).
- Les injections sont supervisées par un membre qualifié du personnel qui peut réagir en cas de surdose (89,0 %).
- La période d’injection est limitée à 30 minutes (79,5 %).
- Les personnes doivent rester de 10 à 15 minutes après l’injection afin que leur état de santé puisse être surveillé (77,4 %).
Accessibilité
Distance de marche : les personnes qui s’injectent des drogues ont indiqué, dans une proportion de 83,7 %, qu’elles se rendraient sur les lieux à pied. Elles seraient généralement disposées à marcher plus longtemps l’été que l’hiver. Parmi celles qui ont répondu oui, la plupart d’entre elles (28,3 %) ont répondu qu’elles marcheraient jusqu’à 20 minutes pendant l’été, 18,9 % marcheraient pendant 30 minutes, alors que beaucoup ne marcheraient pas plus de 5 (17,6 %) ou de 10 minutes (18,9 %).
Accès par autobus : les personnes qui s’injectent des drogues ont indiqué, dans une proportion de 72,6 %, qu’elles prendraient l’autobus pour utiliser les SCS. Elles seraient généralement disposées à utiliser les services d’autobus autant l’été que l’hiver. Parmi celles qui ont répondu oui, la plupart d’entre elles (26,8 %) ont répondu qu’elles feraient jusqu’à 20 minutes d’autobus pour se rendre sur les lieux, l’été, 26,1 % en feraient 30 minutes, 15,2 % seraient disposées à en faire plus de 40 minutes, alors que 12,3 % et 17,4 % ne seraient pas disposées à en faire plus de 5 minutes ou de 10 minutes.
Horaire : les personnes qui s’injectent des drogues ont indiqué, dans une proportion de 53,9 %, que les services offerts le jour (de 8 h à 16 h) seraient leur premier choix, et que ceux du soir (de 16 h à minuit) seraient leur second (44,4 %).
Modèle de service et organisation physique
Intervention de pairs : les personnes qui s’injectent des drogues estimaient, dans une proportion de 59,5 %, que des pairs devraient intervenir dans l’exploitation des SCS.
Configuration des lieux : elles ont indiqué, dans une proportion de 41,1 %, qu’elles préféreraient des cabines privées, alors que 23,7 % ont répondu qu’elles utiliseraient une aire ouverte composée de tables, de chaises et de bancs.
Analyse de sécurité des drogues : Les personnes qui s’injectent des drogues considéraient que la possibilité d’analyser la sécurité des drogues est intéressante. La plupart d’entre elles, soit 91,6 %, ont répondu qu’elles pourraient attendre les résultats avant de consommer des drogues : 14,5 % pourraient le faire pendant plus de 15 minutes ; 7,8 % pourraient le faire de 10 à 15 minutes ; 25,3 % pourraient le faire de 5 à 10 minutes ; alors que 44,0 % ne pourraient le faire que 5 minutes.
Opinion des parties prenantes et des partenaires
Accessibilité
Les personnes qui ont participé aux discussions en groupe estimaient que les heures d’ouverture des SCS devraient être déterminées en fonction des besoins de la clientèle, et compte tenu de celles des refuges, des tendances saisonnières, du moment où les gens reçoivent leur chèque du POSPH ou d’OAT, de l’accès au transport et de l’horaire du personnel.
Modèle de service et organisation physique
- Créer un cadre accueillant où aucun jugement n’est porté.
- Faire en sorte d’encourager une consommation régulière sur les lieux, et non en public.
- Privilégier les méthodes de guérison prônées par les aînés et les guérisseurs traditionnels.
- Établir des liens avec les services sociaux et de santé.
- Adopter des approches pour que les femmes se sentent à l’aise d’accéder au site. Par exemple, le soutien par des pairs s’est avéré une solution fructueuse dans d’autres sites de consommation supervisée.
- Faire régner un esprit de collaboration, et ne pas fonctionner en silo.
- Faire connaître et comprendre la dépendance afin d’éliminer la stigmatisation et la honte.
En ce qui touche des modèles possibles précis, voici les points que les personnes qui ont participé aux discussions en groupe ont donné à prendre en compte :
- Endroit fixe : les personnes se rendent déjà au centre-ville ; la clientèle crée des relations avec le personnel régulier.
- SCS mobile : l’accessibilité serait meilleure, mais aucun personnel régulier ne permettrait d’établir des relations.
- Solution hybride (SCS mobile et endroit fixe) : le service serait flexible et permettrait de satisfaire les besoins de la ville et des communautés périphériques.
Les personnes qui ont participé aux discussions en groupe ont aussi partagé des idées sur la configuration physique des lieux, en suggérant que le service soit petit, avec peut-être huit isoloirs ou cabines à trois côtés. L’espace pourrait offrir des possibilités d’observation, comme des miroirs et une plateforme surélevée pour le personnel, ainsi qu’une pièce tranquille ou un espace paisible, et des cases permettant de ranger ses affaires sans devoir répondre à des questions.
Les personnes qui ont participé aux discussions en groupe ont suggéré toute une série de programmes et de services possibles qui pourraient constituer une partie intéressante des SCS, y compris le matériel (p. ex., les seringues), un service de dépôt ou d’échange de seringues, des consignes sur la manière de s’injecter des drogues de manière adéquate ou sécuritaire, mais aussi une analyse des drogues pour que les utilisateurs sachent ce qu’elles contiennent. Les services de soutien et de recommandation suggérés incluaient des services sociaux et de santé, un soutien par des pairs, des services ciblés (incluant des services aux Autochtones, axés sur les traumatismes intergénérationnels, et des services aux femmes et aux jeunes), un service de liaison (y compris avec l’Assurance-santé de l’Ontario [OHIP], Ontario au travail, les services alimentaires, les logements abordables et les refuges, les services de santé mentale et de gestion des crises, les services de traitement, les services de gestion du sevrage ou de désintoxication). Les renseignements à la population étaient également considérés comme une partie importante des services fournis par le site de consommation supervisée.
Le personnel pourrait inclure des travailleurs sociaux, des infirmières, praticiennes ou non, des médecins, du personnel administratif, des gardiens de sécurité, du personnel autochtone, des aînés et des guérisseurs traditionnels, des pairs mentors et des personnes ayant un vécu, des agents de liaison et des bénévoles. Il faudrait qu’il ait déjà travaillé auprès de personnes qui s’injectent des drogues; qu’il ait appris les protocoles de sécurité appropriés; et qu’il sache employer un langage adapté lorsqu’il s’agit de donner des conseils sur les méthodes ou les habitudes sécuritaires d’injection. Le soutien à la formation du personnel pourrait inclure de l’aide à l’autorégulation et aux autosoins concernant la compassion, la fatigue et l’épuisement; de nouveaux moyens d’atténuer les risques de dépendance; des mesures de formation tenant compte des traumatismes; et des outils pour créer des rapports solides avec la clientèle.
Direction et gouvernance
Les personnes qui ont participé aux discussions en groupe ont précisé que la mise en place d’un SCS et la création de sa structure de gouvernance devraient être pilotées par un comité consultatif formé de personnes représentant toutes les parties prenantes, y compris des personnes ayant un vécu et des organismes sociaux et de santé, et où la représentation des partenaires autochtones serait garantie. Il a été suggéré qu’il soit exploité par un organisme de services sociaux financé à cette fin et relié à un organisme gouvernemental ou de santé, dans le domaine hospitalier ou dans ceux du traitement des dépendances ou de la santé publique, par exemple.
Évaluation
Afin que tout SCS potentiel soit couronné de succès, il faudra que la population intervienne constamment, que l’atteinte des objectifs visés soit exposée avec transparence et responsabilité, que des progrès soient réalisés, que les inquiétudes des personnes qui s’injectent des drogues soient apaisées et que leurs besoins soient comblés. Il faudra aussi que l’efficacité des programmes soit toujours évaluée.
Opinion de la population du Grand Sudbury
Les personnes qui ont répondu au sondage auprès de la population avaient aussi des opinions à exprimer sur le modèle de service, et ils ont suggéré de tirer des leçons d’autres modèles fructueux, comme celui de Vancouver et d’autres villes canadiennes, et de s’inspirer de l’approche du Portugal à la décriminalisation.
Les personnes qui ont répondu au sondage auprès de la population ont reçu des explications sur les divers types de SCS qui existent. Voici quelles étaient leurs préférences (elles pouvaient choisir plusieurs solutions) :
- Elles appuyaient l’idée d’un site intégré qui offrait d’autres services dans une proportion de 62,4 %.
- Elles appuyaient l’idée d’un service mobile qui pourrait se déplacer dans toute la ville dans une proportion de 40,2 %.
- Elles appuyaient l’idée d’un site spécialisé sans autres services existants de santé et de réduction des méfaits dans une proportion de 26,4 %.
- Elles ignoraient au juste quoi répondre ou ont refusé de le faire dans une proportion de 27,3 %.
Un peu comme les parties prenantes, certaines des personnes qui ont répondu au sondage auprès de la population estimaient que les services devraient être évalués rigoureusement par une partie tierce et non biaisée. Certaines étaient d’avis que le partage de renseignements contribuerait grandement à calmer l’opinion publique, et que le plan de prévention des crimes par la conception environnementale (CPTED) réduirait le taux de criminalité sur les lieux.
Les personnes ont indiqué qu’il faudrait porter attention à la sécurité sur place et à la formation du personnel en matière de sécurité, mais les points de vue divergeaient quant à savoir s’il faudrait prévoir une présence policière ou sur la manière de l’intégrer. Voici quelques-unes des suggestions formulées :
- Présence de gardiens de sécurité.
- Le contrôle passif de la population cible, au moyen de méthodes de sécurité fermes, pourrait s’avérer efficace.
- Une présence policière risquerait de faire fuir la clientèle potentielle d’un site de consommation supervisée, et réduire ainsi son efficacité.
- La police ne devrait pas porter d’uniforme, mais sa présence permettrait de s’attacher aux questions de sécurité.
- Aucune présence policière : elle risquerait d’être contre-productive.
Les personnes qui ont répondu au sondage auprès de la population ont suggéré des règles et des processus entourant les SCS, y compris des règles de conduite strictes qui seraient appliquées par la police ainsi que des règles sur la vente de drogues dans les environs, et sur l’échange et l’élimination des seringues, l’interdiction de consommer dans le secteur et l’idée que les entreprises y signalent toute autre consommation dans le secteur. Des panneaux et des avertissements à l’intention des piétons ont aussi été suggérés.
En résumé : faisabilité
Les SCS constitueraient une solution faisable pour les personnes qui s’injectent des drogues, et pour bon nombre des parties prenantes qui travaillent dans le domaine de la réduction des méfaits et dans des sphères connexes. L’avis des citoyens et citoyennes est plus mitigé quant à la mesure dans laquelle les services constituent une solution acceptable, car 59,8 % les considèrent comme étant utiles. Des détails sur une conception et une mise en oeuvre efficaces ont été fournis, et exposaient dans leurs grandes lignes les moyens par lesquels les SCS pourraient répondre aux besoins tout en étant adaptés aux inquiétudes de la population.
En quoi des services de consommation supervisée pourraient-ils être utiles ?
Cette partie avait pour but de déterminer la mesure dans laquelle des SCS pourraient être utiles, du point de vue des personnes qui s’injectent des drogues, des parties prenantes communautaires et des citoyens et citoyennes.
Opinion des personnes qui s’injectent des drogues
Chez les personnes qui utiliseraient les SCS, le principal avantage était :
- accès à du matériel d’injection stérile (27,5 %)
- possibilité de prévenir les surdoses (20,9 %)
- possibilité de traiter les surdoses (20,3 %)
- possibilité de s’injecter des drogues à l’intérieur (11,1 %)
Elles voyaient aussi comme avantages importants le fait qu’elles pourraient avoir accès à des professionnels de la santé; qu’ils seraient à l’abri de la criminalité et de la police; et qu’elles pourraient se faire diriger vers des services de désintoxication et de traitement.
Les personnes qui s’injectent des drogues estimaient aussi que la population pourrait aussi tirer un certain nombre d’avantages (proportions combinées des réponses « très probable » et « probable ») :
- réduction des injections en public (80,5 %)
- meilleure connaissance des traitements antidrogue (77,9 %)
- réduction des surdoses (77,9 %)
- diminution du nombre de seringues jetées dans les lieux publics (77,4 %)
- diminution du nombre de seringues réutilisées pour s’injecter des drogues (76,9 %)
- diminution de la violence dans les rues (59,5 %)
- réduction de la criminalité (56,3 %)
Opinion des parties prenantes et des partenaires
Les parties prenantes ont indiqué un certain nombre d’avantages, tant pour les personnes qui s’injectent des drogues que pour la population. Les avantages pour les personnes qui s’injectent des drogues incluaient la prévention des décès dus à une surdose, de meilleurs résultats pour la santé, l’accès à d’autres services (information, travailleur social, infirmière, gestion du sevrage, liens vers des services d’éducation), un lien consolidé et un sentiment d’appartenance, la possibilité de guérir de dépendances pour certaines personnes qui s’injectent des drogues, la baisse des incarcérations pour celles-ci et l’insistance sur la réduction des méfaits.
Les avantages pour la population pourraient inclure une consommation de drogues moins visible et la présence moindre de débris de seringues, la prévention des blessures causées par des seringues (en particulier chez les enfants dans les lieux publics), la maîtrise de la situation par la centralisation de la consommation, une meilleure sensibilisation aux dépendances et aux SCS, une pression moins forte sur les autres services (p. ex., les lits d’hôpital), et le renforcement des liens entre les partenaires communautaires pour favoriser les services.
Les parties prenantes ont également évoqué les questions socio-économiques qui influencent les défis que la clientèle doit surmonter. Les personnes qui ont participé aux discussions en groupe ont exprimé des inquiétudes concernant l’itinérance et la pauvreté dans le Grand Sudbury. Les personnes sans abri n’ont aucun endroit où aller après leur traitement, ce qui les mène à une rechute. Il a été noté que les taux de personnes migrantes ou de passage qui viennent dans le Grand Sudbury en provenance d’autres villes sont élevés.
Parmi les autres effets de la consommation de drogues et des dépendances figurent les incidences sur les familles, étant donné que les parents qui montrent des signes de consommation font l’objet d’une surveillance accrue, et que les mères peuvent perdre la garde de leurs enfants lorsqu’elles participent à un programme de traitement ou se rendent dans un centre de désintoxication ou de réhabilitation. Les parties prenantes étaient inquiètes des effets sur la santé de la prochaine génération, comme les mauvais résultats pour la grossesse, le bas âge gestationnel et les bébés nés avec le syndrome d’abstinence néonatale. Les parents et amis des personnes qui consomment des drogues subissent les effets émotionnels de la dépendance, y compris la culpabilité, la honte, la peur, le deuil, l’impuissance et les inquiétudes concernant la possibilité « d’habiliter » les personnes qui consomment des drogues lorsqu’ils tentent d’apporter leur aide. Toutes ces questions menaient à l’idée d’instaurer des services de soutien pour les populations vulnérables que les sites de consommation supervisée pourraient offrir.
Commentaires tirés des discussions en groupe en ce qui touche les avantages possibles :
« Un SCS offre l’avantage d’être situé à un endroit. Il permet d’avoir accès à d’autres services. Alors, qu’il s’agisse de fournir de l’information sur les drogues ou de diriger les gens vers d’autres travailleurs sociaux, infirmières ou personnes, je suppose qu’en fin de compte, l’idée c’est que si vous avez un consommateur devant vous, vous pouvez essayer de l’aider ».
« La consommation de drogues par injection est un énorme problème, et nous n’avons aucun moyen d’assurer une proximité avec les personnes concernées. Le service des urgences n’est pas le meilleur endroit, car c’est une source de stress. Elles vont à cet endroit à la dernière minute. Elles ne s’y présentent pas parce qu’elles sont prêtes à passer à l’étape suivante… ou pour se renseigner sur les ressources. Il a été démontré qu’un site d’injection sécuritaire est utile et pourrait être un meilleur endroit ».
Opinion de la population du Grand Sudbury
Les personnes qui ont répondu au sondage auprès de la population devaient donner leur avis sur un certain nombre d’avantages possibles ou perçus des SCS. Bien que certaines d’entre elles aient répondu que, selon elles, les SCS n’étaient pas utiles et n’ont donc pas répondu aux questions sur le sujet, bon nombre de personnes répondantes ont bel et bien indiqué des avantages possibles pour la population :
- baisse de la consommation de drogues dans les rues ou les parcs (62,3 %) ;
- diminution du nombre de seringues usagées dans les rues ou les parcs (62,3 %) ;
- diminution des risques de blessure et de décès dus à une surdose de drogues (60,1 %);
- réduction accrue du risque de maladies comme le sida et l’hépatite C (59,5 %) ;
- mise en relation des personnes qui consomment des drogues ou de leur famille avec les services sociaux, de santé et de traitement (58,7 %)
- amélioration de la sécurité de la population (53,0 %) ;
- diminution du travail pour les services ambulanciers et de police (45,2 %).
D’autres suggestions semblables ont été faites sur les services possibles, bien que les personnes qui ont répondu au sondage auprès de la population aient mis l’accent sur les recommandations et les solutions de traitement et de réhabilitation offertes. Parmi les autres services suggérés figuraient l’échange de seringues, l’analyse des drogues et un espace sécuritaire à occuper après l’injection. Les services de soutien comme les soins de santé, le logement, les douches et la nourriture ainsi qu’une approche généralement exempte de jugement ont été mentionnés.
En résumé : utiles
Des aspects des SCS qui pourraient être utiles ont été indiqués, y compris l’accès à des seringues stériles, la prévention et le traitement des surdoses, la mise en relation des personnes qui consomment des drogues avec les services d’éducation, de traitement et de soutien, la diminution de la consommation de drogues en public et du nombre de seringues jetées dans les lieux publics et la réduction de la pression exercée sur les services ambulanciers et de police. Certains résidents ne considèrent pas que les SCS constitueraient un ajout utile aux services offerts à Sudbury, et laissent entendre que les ressources ne devraient pas être affectées à l’aide aux personnes qui s’injectent des drogues, ou devraient servir au traitement et à l’abstinence.
Inquiétudes liées aux services de consommation supervisée et stratégies d’atténuation
Cette partie avait pour but de définir les inquiétudes, les défis ou les obstacles qui pourraient être liés aux SCS dans le Grand Sudbury, mais aussi de déterminer les stratégies d’atténuation possibles pour s’y attacher.
Opinion des personnes qui s’injectent des drogues
Environ le tiers des personnes qui s’injectent des drogues et qui ont répondu au sondage les concernant (35,8 %) n’étaient pas familières avec la terminologie des services de consommation supervisée. Une fois le concept expliqué, 89,0 % des personnes qui s’injectent des drogues ont précisé qu’elles utiliseraient les SCS. Cependant, parmi celles qui ont répondu qu’elles ne les utiliseraient pas ou ne le feraient pas souvent, voici les thèmes qui étaient considérés comme des inquiétudes, des défis ou des obstacles possibles :
- Anonymat : un certain nombre de personnes qui s’injectent des drogues ont révélé qu’elles ne voulaient pas être vues en train de recourir aux services, ou que les autres sachent qu’elles consomment des drogues illicites, et craignaient qu’il soit difficile d’avoir accès aux services en toute confidentialité.
- Peur de la police : un certain nombre de personnes qui s’injectent des drogues se disent inquiètes que la police cible le secteur et que l’accès aux SCS augmente le risque de se faire arrêter.
- Autonomie : un certain nombre de personnes qui s’injectent des drogues ont souligné qu’elles disposaient d’un endroit sûr pour le faire, qu’elles pouvaient obtenir des seringues et du matériel par d’autres services, qu’il y aurait trop de règles et de règlements, et que les SCS risqueraient d’être peu commodes pour elles (en raison de l’emplacement ou du temps requis pour accéder aux services et les utiliser).
En outre, les personnes qui s’injectent des drogues ont reconnu que le trafic autour des SCS augmenterait. Plus précisément, 70,0 % d’entre elles estimaient qu’elles et d’autres se rendraient dans le secteur, et 48,4 % ont soutenu que les personnes qui s’injectent des drogues pourraient choisir d’y déménager. La moitié d’entre elles croyaient aussi que la zone attirerait probablement les vendeurs de drogues.
Opinion des parties prenantes et des partenaires
Les parties prenantes ont indiqué un certain nombre d’inquiétudes concernant les personnes qui s’injectent des drogues, la réaction négative de la population, le manque de sensibilisation, des préoccupations touchant le financement et l’infrastructure, et la mise en place des SCS.
Inquiétudes pour les personnes qui s’injectent des drogues
Une crainte était exprimée au sujet du fait que les SCS ne suffiraient pas à répondre à tous les besoins des personnes qui s’injectent des drogues, et à leur permettre de peut-être guérir et d’être suivies. Les besoins spécifiques des jeunes ont aussi été soulevés. Les personnes répondantes avaient des craintes concernant la discrétion et l’anonymat des personnes qui s’injectent des drogues à l’intérieur et autour du site, mais aussi quant à la stigmatisation et à la discrimination que les fournisseurs de services pourraient créer.
Inquiétudes concernant la communauté
Les propriétaires d’une entreprise qui serait située à proximité de tout site possible craignent de voir leur clientèle diminuer. Et les personnes qui vivent, travaillent ou transitent près d’un site éprouvent des inquiétudes quant à leur sécurité. Elles ont peur que la criminalité et la violence augmentent, mais également que la présence de la police et des SMU s’accroisse. À leur avis, si un lieu fixe est choisi, il faudra trouver un moyen d’atténuer l’effet sur le secteur environnant.
Selon certaines personnes qui participaient aux discussions en groupe, ces inquiétudes sont dues au manque de connaissances sur les avantages et l’efficacité des SCS, ainsi qu’au manque de compréhension quant au lien entre la maladie mentale et la dépendance, et une meilleure sensibilisation pourrait apaiser en partie les craintes.
Stratégies d’atténuation
Une bonne planification des SCS inclurait la sensibilisation, y compris en ce qui touche le coût social du statu quo (pour les personnes qui consomment des drogues et la population) et les avantages qu’apporteraient des SCS en ce qui touche l’amélioration des résultats pour la santé. Parmi les idées pour apaiser les craintes sur la mise en place de SCS figuraient une bonne planification, le recrutement du personnel « approprié », une formation adéquate pour lui, et un bon appui aux responsables du soutien par les pairs; l’établissement de règles comprises de tout le monde; la promotion d’occasions de placement (p. ex., médecins, personnel infirmier); et la création de liens avec les personnes qui s’injectent des drogues dans le but de garantir qu’elles se sentent respectées et soutenues et qu’elles continuent d’utiliser les SCS.
Opinion de la population du Grand Sudbury
Comme indiqué précédemment, 59,8 % estimaient que des SCS seraient utiles à Sudbury et 33,6 % croyaient le contraire. Près de la moitié (46,6 %) des citoyens et citoyennes qui ont répondu ont signalé qu’elles éprouvaient des inquiétudes quant aux SCS, alors que 42,8 % n’en avaient aucune, 6,3 % se disaient neutres, et 2,5 % ignoraient au juste quoi répondre. Même si moins de la moitié de ces personnes se sont dites inquiètes, ce qui signifie que ces craintes ne sont pas universelles, il faudrait s’attacher à ces perceptions si jamais des SCS étaient établis à Sudbury.
Inquiétudes
Environ le tiers des personnes répondantes craignait que les SCS fassent augmenter la vente, le trafic ou la consommation de drogues dans le secteur, nuisent à la valeur des propriétés, à la réputation de la communauté et aient une incidence sur le commerce et la sécurité individuelle.
Dans leurs commentaires, certaines des personnes qui ont répondu au sondage auprès de la population se sont dites inquiètes pour les personnes qui s’injectent des drogues, y compris pour leur sécurité et en ce qui touche les effets des personnes opposées au site et le manque d’aide et de services. Les personnes répondantes ont également exprimé leur inquiétude quant à la sécurité du personnel et de la population. Notamment, elles disaient craindre que le projet indique aux jeunes que la consommation de drogues est tolérée. Selon certains citoyens et citoyennes, les SCS représentent un investissement inapproprié, injuste à l’égard des diabétiques, lesquels doivent payer leurs seringues. D’autres personnes privilégieraient un maintien de l’ordre accru et des peines plus sévères. Elles étaient d’avis que les SCS encourageraient tout simplement la consommation de drogues et entraîneraient un regroupement des vendeurs de drogues et une augmentation de l’activité criminelle et des surdoses. Certains doutaient que les personnes qui s’injectent des drogues se rendent réellement sur les lieux et que les SCS règlent les problèmes actuels.
Certaines personnes estimaient qu’il faudrait avant tout augmenter les possibilités de traitement, en augmentant le nombre de centres de réhabilitation et de désintoxication, le counseling en matière de dépendance ou de santé mentale, et l’orientation vers d’autres centres de traitement. La durabilité et la coordination à long terme des services étaient jugées importantes.
Stratégies d’atténuation
Les résidents et résidentes devaient réagir à certaines des stratégies d’atténuation. Parmi les réponses figuraient la sensibilisation du public aux buts des SCS, l’idée qu’un groupe communautaire travaille aux questions touchant les SCS, l’évaluation des services et une augmentation de l’éclairage et de la présence policière dans le secteur. D’autres suggestions quant aux moyens de s’attacher aux inquiétudes possibles incluaient une approche coordonnée qui ferait intervenir tous les services sociaux et qui engloberait une attention particulière à l’échange et à l’élimination des seringues.
En résumé : Inquiétudes et atténuation
Comme pour toute nouvelle approche à un problème, les personnes touchées ont exprimé des inquiétudes. Les personnes qui s’injectent des drogues éprouvent des craintes quant au maintien de l’anonymat et au risque de se faire arrêter autour d’un site de consommation supervisée. Les parties prenantes estimaient que les SCS devraient être conçus et approvisionnés avec soin pour être fructueux. Les parties prenantes et les citoyens et citoyennes ont fait des mises en garde concernant la sécurité des quartiers et une augmentation de la consommation de drogues et du trafic dans un secteur donné.
Des citoyens et citoyennes appuyaient l’idée de SCS malgré certaines inquiétudes, et certains estimaient ne pas pouvoir la soutenir. Bien des parties prenantes étaient au courant de l’existence de SCS dans d’autres communautés. Elles étaient d’avis que la Ville de Sudbury pourrait tirer des leçons de ces exemples afin d’atténuer les problèmes possibles et de mettre au point des SCS efficaces. Les stratégies d’atténuation incluaient le partage d’information sur les SCS avec la population ; l’évaluation et l’apport de changements pour corriger les situations ; l’augmentation de la sécurité dans le secteur ; et la formation d’un groupe communautaire consultatif qui recevrait les réactions et s’attacherait aux préoccupations.
Déterminer comment les services de consommation supervisée pourraient être intégrés aux services actuels de réduction des méfaits
Cette partie avait pour but de déterminer comment les SCS pouvaient être intégrés aux services de réduction des méfaits qui existent dans le Grand Sudbury.
Comme indiqué précédemment, les personnes qui s’injectent des drogues recourent déjà à bon nombre des services actuels de réduction des méfaits, y compris l’échange de seringues, les trousses de naloxone, l’analyse sanguine, la désintoxication et la pharmacothérapie.
Opinion des parties prenantes et des partenaires
Les parties prenantes ont souligné que la collaboration et la communication entre les organismes de la ville concernant la consommation de drogues sont bonnes, et que l’idée d’une approche systémique à la mise en place d’un SCS était acceptée. Les personnes qui ont participé aux discussions en groupe estimaient qu’il était important de s’inspirer des programmes de réduction des méfaits qui sont offerts dans le Grand Sudbury. Les organismes qui offrent ce genre de programmes adoptent une approche qui permet de répondre aux besoins des personnes qui recourraient aux SCS, mais aussi à ceux de la population en général. L’intégration des services et l’établissement de liens entre eux ne signifiaient pas nécessairement que tous les services devraient être offerts en un seul endroit. Il est donc reconnu que les services établis comblent un besoin et qu’il pourrait y avoir du bon à maintenir une certaine dispersion des services.
De nombreuses idées ont été données sur la manière dont les SCS pourraient fonctionner en collaboration et en coordination avec d’autres services. Par exemple, des SCS intégrés pourraient être liés à un service qu’utilisent déjà les personnes qui s’injectent des drogues [p. ex., un service de distribution de méthadone, la santé publique, un hôpital, une clinique ou un refuge peu restrictif de l’Association canadienne pour la santé mentale (ACSM)]. L’une des autres idées était que le SCS constitue un carrefour de services de réduction des méfaits provenant de divers organismes et programmes (comme Services de rétablissement Monarch, le Réseau ACCESS Network, les services d’intervention en cas de crise, la Clinique Ducoin et le programme d’échange de seringues) qui ferait correspondre les services aux besoins de la clientèle.
Parmi les services de réduction des méfaits qui peuvent être fournis en collaboration avec des organismes locaux figurent la formation à l’utilisation de la naloxone, la gestion de cas, les services de counseling, l’analyse des drogues et les orientations vers des services médicaux et de logement. Créer des partenariats de collaboration avec des services de réduction des méfaits peut permettre d’aborder la raison pour laquelle les seringues sont mal éliminées dans la communauté. Les personnes participantes ont souligné que le partenariat avec le personnel de proximité du Sudbury Action Centre for Youth (SACY) s’est avéré fructueux en raison des liens solides qui existent avec le milieu des personnes qui s’injectent des drogues et de l’expérience vécue avec le programme d’échange de seringues.
L’intégration d’organismes autochtones qui fournissent des services de réduction des méfaits a aussi été jugée prioritaire. Les personnes participantes ont déclaré qu’intégrer des méthodes de guérison autochtones comme la purification traditionnelle, les cérémonies et une salle de guérison désignée serait bénéfique aux personnes qui accèdent aux SCS. Les programmes autochtones peuvent être alignés sur les services que fournissent les organismes autochtones locaux comme le N’Swakamok Native Friendship Centre, le Shkagamik’kwe Health Centre et l’Aboriginal Peoples Alliance of Northern Ontario (APANO). Les services autochtones peuvent être fournis par des aînés, des guérisseurs traditionnels et des navigateurs autochtones et axés sur les traumatismes intergénérationnels et les effets de la colonisation historique et de l’assimilation qu’ont vécues les communautés autochtones.
La prestation de ressources et le maintien des partenariats pour que la clientèle des SCS ait accès à des logements abordables ont été jugés prioritaires. Selon les personnes participantes, le refuge peu restrictif de l’ACSM pour Sudbury et Manitoulin est un exemple de service qui peut bien cadrer avec la composante logement des SCS. Le refuge peu restrictif d’urgence Off the Streets offre un centre pour les personnes sans cesse itinérantes qui éprouvent des problèmes d’abus d’alcool et d’autres drogues et de santé mentale. Le programme s’accompagne aussi du programme résidentiel Maison de réduction des méfaits (MRM), un programme dirigé pour les personnes aux prises avec une grave dépendance à l’alcool.
L’intégration des services de santé mentale et de psychiatrie pour réduire les listes d’attente a aussi été jugée prioritaire. Selon l’idée exprimée, recourir à un navigateur de soutien par les pairs de la Northern Initiative for Social Action (NISA) dans le milieu hospitalier permettrait de s’attacher aux préoccupations de la clientèle quant aux problèmes de santé mentale et de dépendance. Les personnes qui ont participé aux discussions en groupe ont déclaré que la clientèle pourra être plus encline à divulguer des renseignements à une personne qui a un vécu. Un outil centralisé de triage a été suggéré pour concrétiser la collaboration entre les organismes de soins de santé et de services sociaux dans la communauté. Il a été noté qu’il faudrait toujours disposer de ressources financières et augmenter le budget en fonction de la croissance des besoins, de la dotation et du matériel.
En ce qui touche l’intégration des services, il a été noté que la Clinique de médecine des dépendances à accès rapide d’Horizon Santé-Nord ou d’autres services de traitement des dépendances ne devraient pas se trouver sur le même site. Permettre aux gens de consommer activement de l’alcool et d’autres drogues dans le même environnement que celles qui cherchent des solutions de traitement risque de servir de déclencheur pour d’autres personnes.
Opinion de la population du Grand Sudbury
Comme indiqué précédemment, 62,4 % des personnes qui ont répondu au sondage soutenaient l’idée d’un site intégré qui offrirait aussi d’autres services (reportez-vous à la figure 6).
Figure 6 : Modèle de service privilégié pour les SCS (%)
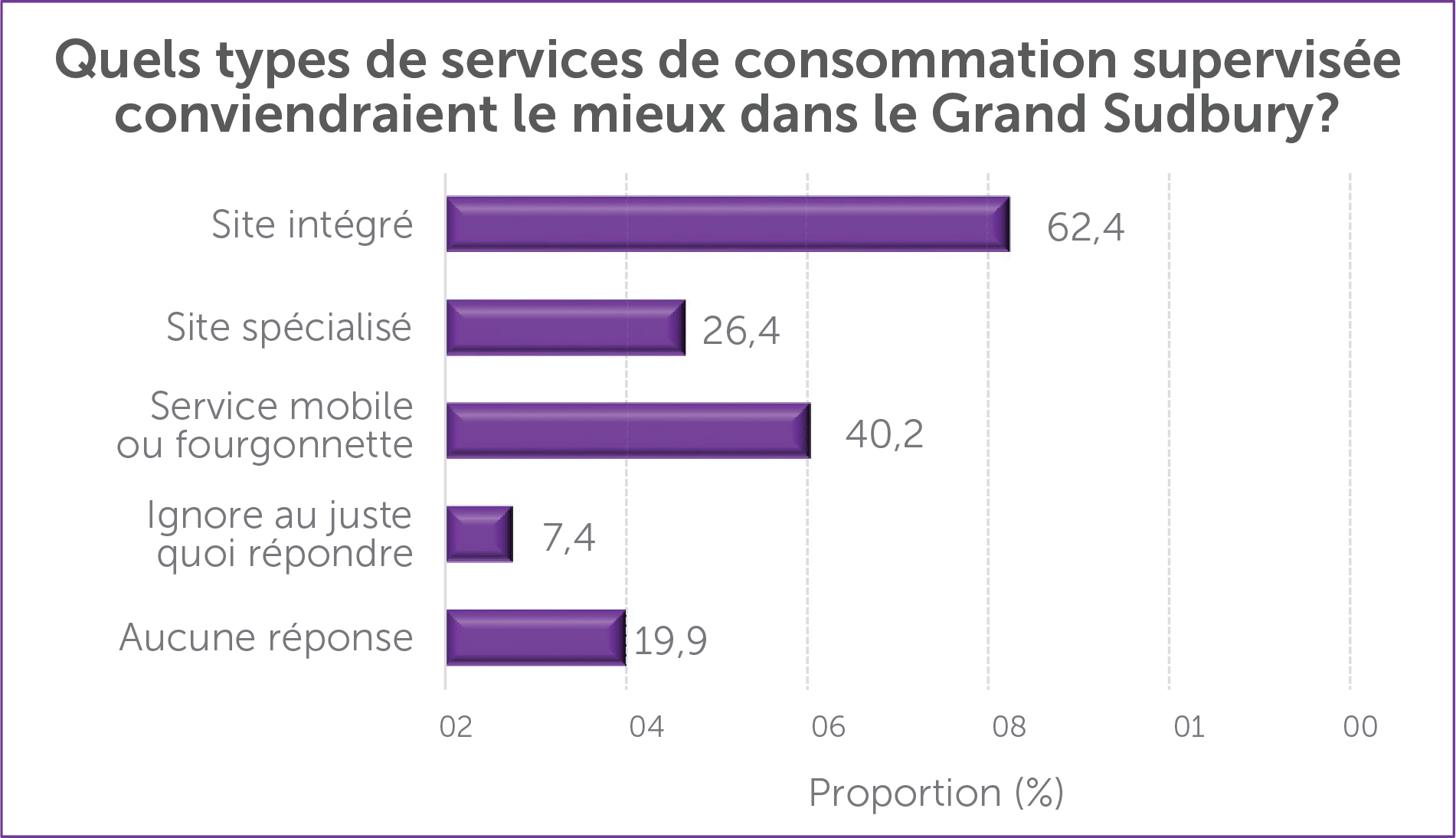
En résumé : Intégration des services
Selon les parties prenantes, il serait intéressant de s’inspirer de la bonne collaboration et de la bonne communication qui existent entre les organismes de la ville en ce qui touche la réduction des méfaits. Cela mènerait à un système coordonné et plus fort qui inclurait les SCS. D’autres consultations s’imposeraient pour déterminer tous les partenaires qui veulent ou doivent intervenir pour que les programmes soient fructueux. Parmi les personnes qui ont répondu, bon nombre de citoyens et citoyennes appuyaient l’idée qu’un SCS offre aussi d’autres services et soit intégré aux programmes actuels.
Emplacements possibles pour des services de consommation supervisée
Cette partie avait pour but de déterminer les emplacements possibles pour des SCS.
Opinion des personnes qui s’injectent des drogues
La plupart des personnes qui s’injectent des drogues préféraient que les SCS soient situés dans un endroit autonome (72,6 %), alors que d’autres appuyaient l’idée qu’ils se trouvent au même endroit qu’un centre de santé communautaire (61,6 %), qu’une clinique sans rendez-vous (51,1 %), qu’un hôpital (40,0 %), qu’un organisme de services sociaux (38,9 %) ou que le cabinet d’un médecin de famille (37,9 %).
Les personnes qui s’injectent des drogues s’étaient fait montrer une carte détaillée de la ville. La plupart d’entre elles (65,8 %) ont souligné qu’elles préféraient que les SCS se trouvent dans le secteur central de Sudbury, qui englobait les quartiers suivants : Donovan, le centre-ville, Flour Mill, Kingsmount-Bell Park, Minnow Lake et West End. De plus, certaines d’entre elles ont suggéré le Nouveau-Sudbury (9,5 %) et les zones périphériques telles Azilda, Coniston ou Garson (12 autres suggestions, soit 14,2 %).
Opinion des parties prenantes et des partenaires
En général, les personnes qui ont participé aux discussions en groupe ont laissé entendre que les SCS devraient être situés dans un lieu central. La plupart des services médicaux et sociaux se trouvent en plein centre-ville : le Réseau ACCESS Network, The Mission (Samaritan Centre), et les refuges. Et il y aurait, à proximité, des banques alimentaires, des infirmières praticiennes, un bureau du Programme ontarien de soutien aux personnes handicapées ou d’Ontario au travail, Santé publique (Rainbow Centre) et un service d’échange de seringues, par exemple. Il faudrait aussi prendre en compte les besoins des personnes qui vivent en périphérie de Sudbury.
Les membres des groupes de discussion ont aussi mentionné la sécurité et le confort de la population globale et des personnes qui s’injectent des drogues. En ce qui touche le lieu, il faudrait qu’il soit facilement accessible par le transport en commun ou à pied, et qu’il se trouve près du secteur où les activités liées à la drogue se déroulent et où les gens se rencontrent. Afin de déterminer l’emplacement, il s’agirait aussi de trouver les endroits de la communauté où les besoins se font davantage sentir, par exemple, en raison du nombre de surdoses, de seringues jetées ou de cas de maladie infectieuse.
Opinion de la population du Grand Sudbury
Près de 1400 des personnes qui ont répondu au sondage auprès de la population ont fait des suggestions quant à l’emplacement possible des SCS dans le Grand Sudbury. Les répondants et répondantes ont massivement suggéré le centre-ville du Grand Sudbury, et bon nombre d’entre eux ont précisé des rues ou des organismes actuels où ces services pourraient s’ajouter, comme une mission ou un refuge peu restrictif. Par ailleurs, certaines des personnes ont inclus des quartiers adjacents du centre-ville, en particulier les secteurs Donovan et Flour Mill. Bon nombre d’entre elles ont aussi laissé entendre que le lieu devrait correspondre à celui où les services sont les plus requis (où des drogues sont déjà consommées) ou devrait être facile d’accès. Quelques-unes de ces personnes ont laissé entendre que les SCS ne devraient pas se situer au centre-ville parce que d’autres services s’y trouvent déjà, mais que ceux-ci devraient plutôt être offerts également dans d’autres zones de la ville. Les personnes répondantes estimaient que les SCS ne devraient pas être offerts à proximité d’écoles ou d’autres lieux communautaires occupés par des enfants. Certaines, soit 40,2 %, étaient d’avis qu’une fourgonnette constituerait peut-être une solution.
D’après les commentaires qu’ont formulés les personnes qui ont répondu au sondage auprès de la population, le choix du site est important et influerait sur l’image du centre-ville ainsi que sur les enfants, les familles et la population en général. Si le choix s’arrêtait sur un seul endroit, cela risquerait de créer une concentration de consommateurs de drogues dans un quartier, ce qui pourrait nuire à ce dernier, y augmenter le taux de criminalité, la violence et le danger, et avoir un effet négatif sur le commerce. Voici quelques-uns des points de vue exprimés :
« Personne ne voudra se rendre ou magasiner nulle part dans les environs du site d’injection sécuritaire. L’endroit risque de mettre fin aux possibilités de commerce aux alentours ».« Le choix du lieu devrait se faire d’après les données afin qu’il reflète les niveaux de consommation et la nécessité des services. Si un site est situé dans la ville de Sudbury proprement dite, il devrait y en avoir d’autres dans les communautés périphériques, au besoin. Il faudrait fixer un seuil de niveau observé de consommation de drogues par injection, et tout secteur où la consommation est suffisamment forte devrait offrir un site d’injection sécuritaire ».
« Au centre-ville. Comme j’y travaille, j’ai pu y constater la nécessité d’un site. S’il offrait d’autres services, les gens s’y rendraient. Il y a un vide dans ce qui est offert aux populations les plus vulnérables ».
« Dans la zone industrielle, là où les enfants et les touristes ne vont pas. PAS en plein centre-ville, et LOIN des maisons ».
« Pas au centre-ville. Nous ne pouvons encourager les entreprises qui paieront des taxes pour soutenir des sites de consommation supervisée si des gens errent dans les rues de jour et de nuit. Il faudrait opter pour des sites mobiles répartis un peu partout dans la région, là où les gens peuvent vivre et obtenir l’appui de leur famille ».
« Peut-être au centre-ville, près des refuges. Si les personnes dépendantes ont du mal à trouver un moyen de transport pour se rendre à un endroit, elles risquent de ne pas utiliser le site de consommation ».« Un dans le quartier qui entoure le pont des nations et un autour du quartier West End. Je pense que les spécialistes doivent chercher les endroits où la consommation a déjà lieu. L’essentiel, c’est que le site soit accessible par un autobus depuis le terminus du centre-ville ».
« Le lieu permanent devrait se trouver en plein là où se concentrent la plupart des consommateurs. Une unité mobile pourrait se déplacer vers les autres zones les plus achalandées ainsi qu’en périphérie (Chelmsford, Wahnapitae, etc.) »
En résumé : Emplacement possible
Si des SCS sont établis dans le Grand Sudbury, fonder les décisions concernant l’emplacement sur les données constituerait la meilleure voie à suivre, vu l’endroit où les consommateurs habitent et se rassemblent actuellement et le lieu où les autres services sont offerts, et afin que la population se sente en sécurité et à l’aise. Les citoyens et citoyennes qui envisageraient la possibilité de SCS appuyaient l’idée d’un emplacement au centre-ville ou d’un service mobile.
Observations finales
L’étude avait pour objet global de déterminer la nécessité et la faisabilité d’instaurer des SCS dans la Ville du Grand Sudbury, du point de vue de toutes les parties prenantes de la communauté.
L’étude a permis de découvrir les effets considérables et croissants qu’a sur la santé la consommation de drogues par injection dans le Grand Sudbury et qu’atténueraient des SCS.
Afin d’être réalisables dans la Ville du Grand Sudbury, les services de consommation supervisée devraient s’attacher à un certain nombre de préoccupations que l’étude a soulevées.
La clientèle potentielle utiliserait les SCS s’ils étaient offerts. Parmi les personnes qui ont répondu au sondage auprès de la population, 59,8 % estimaient que ces services seraient utiles dans le Grand Sudbury et 33,6 % croyaient l’inverse.
Parmi les avantages possibles qu’ont soulignés les personnes qui ont répondu au sondage auprès de la population figuraient une baisse de la consommation de drogues dans les rues ou les parcs, une baisse du nombre de seringues usagées jetées dans les rues ou les parcs, et une diminution du risque de blessures et de décès liés à une surdose. Les inquiétudes exprimées dans le sondage auprès de la population se rapportaient à la sécurité dans les quartiers, à une hausse de la criminalité et de la consommation de drogues, et à une augmentation du nombre de vendeurs de drogues qui cibleraient le secteur.
Les inquiétudes pourraient être apaisées par des stratégies comme la formation d’un groupe communautaire chargé de travailler aux questions touchant les SCS, la transmission efficace de l’information sur les buts et les avantages des SCS, et l’évaluation des services.
Si des SCS sont envisagés dans le Grand Sudbury, il faut choisir l’emplacement avec soin. La suggestion la plus courante était un endroit central, en plein centre-ville, situé à proximité des services actuels de réduction des méfaits et de la plupart des services sociaux et de santé et intégré à eux.
Références
1 British Columbia Centre on Substance Use (BCCSU). (2017). Supervised Consumption Services: Operational Guidance. Récupéré à la page https://www. bccsu.ca/wp-content/uploads/2017/07/BC-SCS-Operational-Guidance.pdf
2 British Columbia Centre on Substance Use (BCCSU). (2017). Supervised Consumption Services: Operational Guidance. Récupéré à la page https://www. bccsu.ca/wp-content/uploads/2017/07/BC-SCS-Operational-Guidance.pdf
3 British Columbia Centre on Substance Use (BCCSU). (2017). Supervised Consumption Services: Operational Guidance. Récupéré à la page https://www. bccsu.ca/wp-content/uploads/2017/07/BC-SCS-Operational-Guidance.pdf
4 Stratégie communautaire contre les drogues de la Ville du Grand Sudbury (2015). Appel à l’action. Récupéré à la page https://www.phsd.ca/fr/ressources/recherche-et-statistiques/recherche-et-evaluation/rapports-et-produits-du-savoir/strategie-communautaire-contre-les-drogues-de-la-ville-du-grand-sudbury
5 Stratégie communautaire contre les drogues de la Ville du Grand Sudbury (2015). Appel à l’action. Récupéré à la page https://www.phsd.ca/fr/ressources/recherche-et-statistiques/recherche-et-evaluation/rapports-et-produits-du-savoir/strategie-communautaire-contre-les-drogues-de-la-ville-du-grand-sudbury
6 British Columbia Centre on Substance Use (BCCSU). (2017). Supervised Consumption Services: Operational Guidance. Récupéré à la page https://www. bccsu.ca/wp-content/uploads/2017/07/BC-SCS-Operational-Guidance.pdf
7 Poschadel, S., Höger, R., Schnitzler, J. et Schreckenberg, D. (2003). Evaluation of the work of drug consumption rooms in the Federal Republic of Germany. Version abrégée du rapport final produit au nom du ministère fédéral de la Santé
8 Potier, C., Laprévote, V., Dubois-Arber, F., Cottencin, O. et Rolland, B. (2014). Supervised Consumption Services: what has been demonstrated? A systematic literature review. Drug and Alcohol Dependence, 145, 48–68. https://doi. org/10.1016/j.drugalcdep.2014.10.012
9 Marshall, B. D. L., Milloy, M. J., Wood, E., Montaner, J. S. et Kerr, T. (2011). Reduction in overdose mortality after the opening of North America’s first medically supervised safer injecting facility: a retrospective population-based study. The Lancet, 377(9775), 1429-1437. https://doi.org/10.1016/S0140-6736(10)62353-7
10 Wood, E., Kerr, T., Small, W., Li, K., Marsh, D. C., Montaner, J. S. G. et Tyndall, M. W. (2004). Changes in public order after the opening of a medically supervised safer injecting facility for illicit injection drug users. Canadian Medical Association Journal, 171(7), 731–734.
11 Wood, E., Kerr, T., Small, W., Li, K., Marsh, D. C., Montaner, J. S. G., & Tyndall, M. W. (2004). Changes in public order after the opening of a medically supervised safer injecting facility for illicit injection drug users. Canadian Medical Association Journal, 171(7), 731–734.
12 Kerr, T., Tyndall, M., Li, K., Montaner, J. et Wood, E. (2005). Safer injection facility use and syringe sharing in injection drug users. The Lancet, 366(9482), 316–318. Récupéré à la page https://www.thelancet.com/journals/lancet/article/PIIS0140- 6736(05)66475-6/fulltext
13 Bayoumi, A. M. et Zaric, G. S. (2008). The cost-effectiveness of Vancouver’s supervised injection facility. Canadian Medical Association Journal, 179(11), 1143– 1151. https://doi.org/10.1503/cmaj.080808
14 Pinkerton, S. D. (2011). How many HIV infections are prevented by Vancouver Canada’s supervised injection facility? International Journal of Drug Policy, 22(3), 179–183. https://doi.org/10.1016/j.drugpo.2011.03.003
15 Stoltz, J.-A., Wood, E., Small, W., Li, K., Tyndall, M., Montaner, J. et Kerr, T. (2007). Changes in injecting practices associated with the use of a medically supervised safer injection facility. Journal of Public Health (Oxford, Angleterre), 29(1), 35–39. https://doi.org/10.1093/pubmed/fdl090
16 Wood, R. A., Wood, E., Lai, C., Tyndall, M. W., Montaner, J. S. G., & Kerr, T. (2008). Nurse-delivered safer injection education among a cohort of injection drug users: evidence from the evaluation of Vancouver’s supervised injection facility. The International Journal on Drug Policy, 19(3), 183–188.
17 Fast, D., Small, W., Wood, E., & Kerr, T. (2008). The perspectives of injection drug users regarding safer injecting education delivered through a supervised injecting facility. Harm Reduction Journal, 5, 32.
18 Marshall, B. D. L., Wood, E., Zhang, R., Tyndall, M. W., Montaner, J. S. G., & Kerr, T. (2009). Condom use among injection drug users accessing a supervised injecting facility. Sexually Transmitted Infections, 85(2), 121–126. https://doi.org/10.1136/ sti.2008.03252
19 Potier, C., Laprévote, V., Dubois-Arber, F., Cottencin, O., & Rolland, B. (2014). Supervised Consumption Services: what has been demonstrated? A systematic literature review. Drug and Alcohol Dependence, 145, 48–68. https://doi. org/10.1016/j.drugalcdep.2014.10.012
20 Wood, E., Kerr, T., Small, W., Li, K., Marsh, D. C., Montaner, J. S. G., & Tyndall, M. W. (2004). Changes in public order after the opening of a medically supervised safer injecting facility for illicit injection drug users. Canadian Medical Association Journal, 171(7), 731–734.
21 Bayoumi, A. M., & Zaric, G. S. (2008). The cost-effectiveness of Vancouver’s supervised injection facility. Canadian Medical Association Journal, 179(11), 1143– 1151. https://doi.org/10.1503/cmaj.080808
22 Lloyd-Smith, E., Wood, E., Zhang, R., Tyndall, M. W., Montaner, J. S., & Kerr, T. (2009). Determinants of cutaneous injection-related infection care at a supervised injecting facility. Annals of Epidemiology, 19(6),404–409. https://doi.org/10.1016/j. annepidem.2009.03.007
23 Wood, E., Tyndall, M. W., Zhang, R., Montaner, J. S. G., & Kerr, T. (2007). Rate of detoxification service use and its impact among a cohort of supervised injecting facility users. Addiction (Abingdon, England), 102(6), 916–919. https://doi. org/10.1111/j.1360-0443.2007.01818.x
24Kimber, J., Mattick, R. P., Kaldor, J., van Beek, I., Gilmour, S. et Rance, J. A. (2008). Process and predictors of drug treatment referral and referral uptake at the Sydney Medically Supervised Injecting Centre. Drug and Alcohol Review, 27(6), 602–612. Récupéré à la page https://doi.org/10.1080/09595230801995668
25 Wood, E., Tyndall, M. W., Montaner, J. S., & Kerr, T. (2006b). Summary of findings from the evaluation of a pilot medically supervised safer injecting facility. Canadian Medical Association Journal, 175(11), 1399–1404. https://doi.org/10.1503/ cmaj.060863
26 DeBeck, K., Kerr, T., Bird, L., Zhang, R., Marsh, D., Tyndall, M., … Wood, E. (2011). Injection drug use cessation and use of North America’s first medically supervised safer injecting facility. Drug and Alcohol Dependence, 113(2-3), 172–176.Récupéré à la page https://doi.org/10.1016/j.drugalcdep.2010.07.023
27 Krusi, A., Small, W., Wood, E. & Kerr, T. (2009). An integrated supervised injecting program within a care facility for HIV-positive individuals: a qualitative evaluation. AIDS Care, 21:5, 638-644.
28 Wood, E., Tyndall, M. W., Zhang, R., Montaner, J. S. G., & Kerr, T. (2007). Rate of detoxification service use and its impact among a cohort of supervised injecting facility users. Addiction (Abingdon, England), 102(6), 916–919. https://doi. org/10.1111/j.1360-0443.2007.01818.x
29 Kimber, J., Mattick, R. P., Kaldor, J., van Beek, I., Gilmour, S., & Rance, J. A. (2008). Process and predictors of drug treatment referral and referral uptake at the Sydney Medically Supervised Injecting Centre. Drug and Alcohol Review, 27(6), 602–612. Récupéré à la page https://doi.org/10.1080/09595230801995668
30 DeBeck, K., Kerr, T., Bird, L., Zhang, R., Marsh, D., Tyndall, M., … Wood, E. (2011). Injection drug use cessation and use of North America’s first medically supervised safer injecting facility. Drug and Alcohol Dependence, 113(2-3), 172–176.Récupéré à la page https://doi.org/10.1016/j.drugalcdep.2010.07.023
31 Milloy, M.-J. S., Kerr, T., Zhang, R., Tyndall, M., Montaner, J., & Wood, E. (2009). Inability to access addiction treatment and risk of HIV infection among injection drug users recruited from a supervised injection facility. Journal of Public Health, 32(3), 342-349. https://doi.org/10.1093/pubmed/fdp089
32 Wood, E., Tyndall, M. W., Lai, C., Montaner, J. S., & Kerr, T. (2006a). Impact of a medically supervised safer injecting facility on drug dealing and other drug-related crime. Substance Abuse Treatment, Prevention, and Policy, 1, 13. https://doi. org/10.1186/1747-597X-1-13
33 Salmon, A. M., van Beek, I., Amin, J., Kaldor, J., & Maher, L. (2010). The impact of a supervised injecting facility on ambulance call-outs in Sydney, Australia. Addiction (Abingdon, England), 105(4), 676–683. https://doi.org/10.1111/j.1360- 0443.2009.02837.x
34 Wood, E., Kerr, T., Small, W., Li, K., Marsh, D. C., Montaner, J. S. G., & Tyndall, M. W. (2004). Changes in public order after the opening of a medically supervised safer injecting facility for illicit injection drug users. Canadian Medical Association Journal, 171(7), 731–734.
35 Stoltz, J.-A., Wood, E., Small, W., Li, K., Tyndall, M., Montaner, J., & Kerr, T. (2007). Changes in injecting practices associated with the use of a medically supervised safer injection facility. Journal of Public Health (Oxford, England), 29(1), 35–39. https://doi.org/10.1093/pubmed/fdl090
36 Wood, E., Kerr, T., Small, W., Li, K., Marsh, D. C., Montaner, J. S. G., & Tyndall, M. W. (2004). Changes in public order after the opening of a medically supervised safer injecting facility for illicit injection drug users. Canadian Medical Association Journal, 171(7), 731–734.
37 Stoltz, J.-A., Wood, E., Small, W., Li, K., Tyndall, M., Montaner, J., & Kerr, T. (2007). Changes in injecting practices associated with the use of a medically supervised safer injection facility. Journal of Public Health (Oxford, England), 29(1), 35–39. https://doi.org/10.1093/pubmed/fdl090
38 Fast, D., Small, W., Wood, E., & Kerr, T. (2008). The perspectives of injection drug users regarding safer injecting education delivered through a supervised injecting facility. Harm Reduction Journal, 5, 32.
39 Potier, C., Laprévote, V., Dubois-Arber, F., Cottencin, O., & Rolland, B. (2014). Supervised Consumption Services: what has been demonstrated? A systematic literature review. Drug and Alcohol Dependence, 145, 48–68. https://doi. org/10.1016/j.drugalcdep.2014.10.012
40 Wood, E., Tyndall, M. W., Qui, Z., Zhang, R., Montaner, J. S. G., Kerr, T. (2006). Service uptake and characteristics of injection drug users utilizing North America’s first medically supervised safer injecting facility. American Journal of Public Health, 96(5): 770-773.
41 Kerr, T., Tyndall, M. W., Zhang, R., Lai, C., Montaner, J. S. G., & Wood, E. (2007). Circumstances of first injection among illicit drug users accessing a medically supervised safer injection facility. American Journal of Public Health, 97(7), 1228– 1230. https://doi.org/10.2105/AJPH.2006.086256
42 Bayoumi, A. M., & Zaric, G. S. (2008). The cost-effectiveness of Vancouver’s supervised injection facility. Canadian Medical Association Journal, 179(11), 1143– 1151. https://doi.org/10.1503/cmaj.080808
43 Pinkerton, S. D. (2011). How many HIV infections are prevented by Vancouver Canada’s supervised injection facility? International Journal of Drug Policy, 22(3), 179–183. https://doi.org/10.1016/j.drugpo.2011.03.003
44 Ontario Integrated Supervised Injection Services Feasibility Study (OiSiS). (2017). Study Report: Thunder Bay, ON. Récupéré à la page https://www.google.com/ search?q=thunder+bay+injection+site+report&rlz=1C1GCEU_enCA827CA827&oq=thunder+bay+injection+site+report&aqs=chrome..69i57j69i59.5364j0j8&sourceid=chrome&ie=UTF-8
45 Ontario Integrated Supervised Injection Services Feasibility Study (OiSiS). (2017). Study Report: London, ON. Récupéré à la page https://www.google.com/ search?rlz=1C1GCEU_enCA827CA827&ei=QHbjXoayDZDAytMP9KCwgAI&q=london+injection+site+report&oq=london+injection+site+report&gs_lcp=CgZwc3ktYWIQA1Dt6gdY5u8HYLfxB2gAcAB4AIABZYgBpwSSAQM1LjGYAQCgAQGqAQdnd3Mtd2l6&sclient=psy-ab&ved=0ahUKEwiG0vXYpPzpAhUQoHIEHXQQDCAQ4dUDCAw&uact=5
46 Region of Waterloo Public Health and Emergency Services. (2018). Waterloo Region Supervised Injection Services Feasibility Study. Récupéré à la page https:// www.waterlooregiondrugstrategy.ca/en/data-and-research/studies-reviews-and-reports.aspx
47 Ville du Grand Sudbury. (2020). Location. Récupéré à la page : https://www. grandsudbury.ca/vivre/le-grand-sudbury-en-bref/emplacement/
48 Statistics Canada. (2019). Census Profile, 2016 Census. Récupéré à la page: https://www12.statcan.gc.ca/census-recensement/2016/dp-pd/prof/details/page. cfm?Lang=E&Geo1=CD&Code1=3553&Geo2=PR&Code2=47&SearchText=greater%20sudbury&SearchType=Begins&SearchPR=01&B1=All&TABID=1&type=0
49 Statistique Canada. (2019). Profil du recensement, Recensement de 2016. Récupéré à la page : https://www12.statcan.gc.ca/census-recensement/2016/dp-pd/prof/details/page.cfm?Lang=F&Geo1=CD&Code1=3553&Geo2=PR&Code2=47&SearchText=greater%20sudbury&SearchType=Begins&SearchPR=01&B1=All&TABID=1&type=0
50 Statistique Canada. (2019). Profil du recensement, Recensement de 2016. Récupéré à la page : https://www12.statcan.gc.ca/census-recensement/2016/dp-pd/prof/details/page.cfm?Lang=F&Geo1=CD&Code1=3553&Geo2=PR&Code2=47&SearchText=greater%20sudbury&SearchType=Begins&SearchPR=01&B1=All&TABID=1&type=0
51 Statistique Canada. (2019). Profil du recensement, Recensement de 2016. Récupéré à la page :https://www12.statcan.gc.ca/census-recensement/2016/dp-pd/prof/details/page.cfm?Lang=F&Geo1=CD&Code1=3553&Geo2=PR&Code2=47&SearchText=greater%20sudbury&SearchType=Begins&SearchPR=01&B1=All&TABID=1&type=0
52 Statistique Canada. (2019). Profil du recensement, Recensement de 2016. Récupéré à la page : https://www12.statcan.gc.ca/census-recensement/2016/dp-pd/prof/details/page.cfm?Lang=F&Geo1=CD&Code1=3553&Geo2=PR&Code2=47&SearchText=greater%20sudbury&SearchType=Begins&SearchPR=01&B1=All&TABID=1&type=0
53 Kauppi, C., Pallard, H., Faries, E., Montgomery, P., Hankard, M. (2018). Homelessness in the City of Greater Sudbury: 2018 Enumeration. Juin 2018. Rapport préparé pour la Ville du Grand Sudbury. Centre de recherche en justice et politique sociales, Université Laurentienne, Sudbury (Ontario). Récupéré à la https://www. grandsudbury.ca/vivre/services-de-logement/bulletin-de-rendement-sans-abrisme/ recensement-des-sans-abri-mene-par-luniversite-laurentienne-en-mars-2018/
54 Kauppi, C., Pallard, H., Faries, E., Montgomery, P., Hankard, M. (2018). Homelessness in the City of Greater Sudbury: 2018 Enumeration. Juin 2018. Rapport préparé pour la Ville du Grand Sudbury. Centre de recherche en justice et politique sociales, Université Laurentienne, Sudbury (Ontario). Récupéré à la https://www.grandsudbury.ca/vivre/services-de-logement/bulletin-de-rendement-sans-abrisme/recensement-des-sans-abri-mene-par-luniversite-laurentienne-en-mars-2018/
55 Ville du Grand Sudbury. (2018). Demographic Data in the City of Greater Sudbury. Récupéré à la page https://www.arcgis.com/apps/MapSeries/index. html?appid=2624ebe80fcc435d993f446d66920f51
56 Santé publique Sudbury et districts. (2019). Le point (matériel et services pour réduire les méfaits). Récupéré à la page https://www.phsd.ca/fr/cliniques-cours-activites/le-point-materiel-et-services-pour-reduire-les-mefaits
57 Santé publique Sudbury et districts. (2019). Le point (matériel et services pour réduire les méfaits). Récupéré à la page https://www.phsd.ca/fr/cliniques-cours-activites/le-point-materiel-et-services-pour-reduire-les-mefaits
58 Santé publique Sudbury et districts. (2019). Le point (matériel et services pour réduire les méfaits). Récupéré à la page https://www.phsd.ca/fr/cliniques-cours-activites/le-point-materiel-et-services-pour-reduire-les-mefaits
59 Santé publique Sudbury et districts. (2019). Le point (matériel et services pour réduire les méfaits). Récupéré à la page https://www.phsd.ca/fr/cliniques-cours-activites/le-point-materiel-et-services-pour-reduire-les-mefaits
60 Sudbury Temporary Overdose Prevention Society (STOP) (2019). Demographic and client utilization rates. [Données brutes internes]
61 Sudbury Temporary Overdose Prevention Society (STOP) (2019). Demographic and client utilization rates. [Données brutes internes]
62 Sudbury Temporary Overdose Prevention Society (STOP) (2019). Demographic and client utilization rates. [Données brutes internes]
63 Sudbury Action Centre for Youth. (2020). About Us. Récupéré à la page: http:// www.sacy.ca/home/about/
64 Sudbury Action Centre for Youth. (2020). About Us. Récupéré à la page: http:// www.sacy.ca/home/about/
65 Santé publique Sudbury et districts (2018). Community Drug Strategy for the City of Greater Sudbury: A Call to Action [mise à jour]. Récupéré à la page https://www. phsd.ca/wp-content/uploads/2018/05/Executive_Summary_Community_Drug_ Strategy_Feb2015_FR.pdf
66 Santé publique Sudbury et districts (2018). Community Drug Strategy for the City of Greater Sudbury: A Call to Action [mise à jour]. Récupéré à la page https://www. phsd.ca/wp-content/uploads/2018/05/Executive_Summary_Community_Drug_ Strategy_Feb2015_FR.pdf
67 Service de police du Grand Sudbury (2019). Impacts of increased foot and bicycle patrol in the downtown core. [Présentation de données internes brutes]
68 ConnexOntario: Addiction, Mental Health, and Problem Gambling Treatment Services. Mobile Crisis Response Program. (2020). Récupéré à la page : https:// www.connexontario.ca/fr
69 Association canadienne pour la santé mentale : Sudbury/Manitoulin (2020). Mobilisation communautaire Sudbury, Table de mobilisation rapide. Récupéré à la page : https://sm.cmha.ca/fr/programs-services/mobilisation-communautaire-sudbury-2/
70 Association canadienne pour la santé mentale : Sudbury et Manitoulin (2020). Programme résidentiel Maison de réduction des méfaits. Récupéré à la page : https://sm.cmha.ca/fr/programs-services/maison-de-reduction-des-mefaits-programme-de-jour-2/
71 Ontario Aboriginal HIV/AIDS Strategy. (2020). Récupéré à la page: https://www. oahas.org/about.html
72 Réseau ACCESS Network. (2020). Récupéré à la page: https://www.reseauaccessnetwork.com/
73 Shkagamik-Kwe Health Centre. (2020). Récupéré à la page: https://www.skhc. ca/about-skhc/mission-vision/
74 Potier, C., Laprévote, V., Dubois-Arber, F., Cottencin, O., & Rolland, B. (2014). Supervised Consumption Services: what has been demonstrated? A systematic literature review. Drug and Alcohol Dependence, 145, 48–68. https://doi. org/10.1016/j.drugalcdep.2014.10.012
75 Kerr, T., Tyndall, M., Li, K., Montaner, J., & Wood, E. (2005). Safer injection facility use and syringe sharing in injection drug users. The Lancet, 366(9482), 316–318. Récupéré à la page https://www.thelancet.com/journals/lancet/article/PIIS0140- 6736(05)66475-6/fulltext
76 Wood, E., Tyndall, M. W., Lai, C., Montaner, J. S., & Kerr, T. (2006a). Impact of a medically supervised safer injecting facility on drug dealing and other drug-related crime. Substance Abuse Treatment, Prevention, and Policy, 1, 13. https://doi. org/10.1186/1747-597X-1-13
77 Kerr, T., Tyndall, M. W., Zhang, R., Lai, C., Montaner, J. S. G., & Wood, E. (2007). Circumstances of first injection among illicit drug users accessing a medically supervised safer injection facility. American Journal of Public Health, 97(7), 1228– 1230. https://doi.org/10.2105/AJPH.2006.086256
78 Public Health Sudbury & Districts. (2019). The Point (harm reduction supplies and services). Récupéré à la page https://www.phsd.ca/clinics-classes-events/ point-harm-reduction-supplies-services
79 Public Health Sudbury & Districts. (2019). The Point (harm reduction supplies and services). Récupéré à la page https://www.phsd.ca/clinics-classes-events/ point-harm-reduction-supplies-services
80 Public Health Sudbury & Districts. (2019). The Point (harm reduction supplies and services). Récupéré à la page https://www.phsd.ca/clinics-classes-events/ point-harm-reduction-supplies-services
81 Système intégré d’information sur la santé publique (SIISP), ministère de la Santé. Date d’extraction : décembre 2019
82 Système intégré d’information sur la santé publique (SIISP), ministère de la Santé. Date d’extraction : décembre 2019
83 Système intégré d’information sur la santé publique (SIISP), ministère de la Santé. Date d’extraction : décembre 2019
84 Agence ontarienne de protection et de promotion de la santé (Santé publique Ontario) (2019). L’outil interactif sur les opioïdes. Toronto ON : imprimeur de la Reine pour l’Ontario. Récupéré à la page : https://www.publichealthontario.ca/fr/ data-and-analysis/substance-use/interactive-opioid-tool
85 The Ontario Drug Policy Research Network (ODPRN). (2016). Opioid Use and Related Adverse Events in Ontario. Récupéré à la page https://odprn.ca/ wp-content/uploads/2016/11/ODPRN-Opioid-Use-and-Related-Adverse-Events- Nov-2016.pdf
86 Agence ontarienne de protection et de promotion de la santé (Santé publique Ontario) (2019). L’outil interactif sur les opioïdes. Toronto ON : imprimeur de la Reine pour l’Ontario. Récupéré à la page : https://www.publichealthontario.ca/fr/ data-and-analysis/substance-use/interactive-opioid-tool
87 Greater Sudbury Emergency Services Committee Report. (2019). Paramedic Services Opioid Surveillance and Reporting. Récupéré à la page https://agendasonline.greatersudbury.ca/index. cfm?pg=feed&action=file&agenda=report&itemid=7&id=1301&utm_ source=sudbury.com&utm_campaign=sudbury.com&utm_medium=referral
88 Agence ontarienne de protection et de promotion de la santé (Santé publique Ontario) (2019). L’outil interactif sur les opioïdes. Toronto ON : imprimeur de la Reine pour l’Ontario. Récupéré à la page : https://www.publichealthontario.ca/fr/ data-and-analysis/substance-use/interactive-opioid-tool
89 The Institute for Clinical Evaluative Sciences (ICES). (2017). Opioid Use Among First Nations in Ontario: A Report of Current Findings. Récupéré à la page https:// www.ices.on.ca/About-ICES/Collaborations-and-Partnerships/Indigenous-Portfolio/Indigenous-Portfolio-Links
90 The Institute for Clinical Evaluative Sciences (ICES). (2017). Opioid Use Among First Nations in Ontario: A Report of Current Findings. Récupéré à la page https:// www.ices.on.ca/About-ICES/Collaborations-and-Partnerships/Indigenous-Portfolio/Indigenous-Portfolio-Links
91 The Institute for Clinical Evaluative Sciences (ICES). (2017). Opioid Use Among First Nations in Ontario: A Report of Current Findings. Récupéré à la page https:// www.ices.on.ca/About-ICES/Collaborations-and-Partnerships/Indigenous-Portfolio/Indigenous-Portfolio-Links
92 Reeves, A., & Stewart, S. L. (2014). Exploring the Integration of Indigenous Healing and Western Psychotherapy for Sexual Trauma Survivors Who Use Mental Health Services at Anishnawbe Health Toronto. Canadian Journal of Counselling and Psychotherapy, 49(1). Récupéré à la page https://cjc-rcc.ucalgary.ca/article/view/61008
93 Laurie, M. L., & Green, K. L. (2000). Health risks and opportunities for harm reduction among injection-drug-using clients of Saskatoon’s needle exchange program. Canadian Journal of Public Health, 91(5), 350-352.
94 Wood, E., Kerr, T., Small, W., Li, K., Marsh, D. C., Montaner, J. S. G., & Tyndall, M. W. (2004). Changes in public order after the opening of a medically supervised safer injecting facility for illicit injection drug users. Canadian Medical Association Journal, 171(7), 731–734.
95 Stoltz, J.-A., Wood, E., Small, W., Li, K., Tyndall, M., Montaner, J., & Kerr, T. (2007). Changes in injecting practices associated with the use of a medically supervised safer injection facility. Journal of Public Health (Oxford, England), 29(1), 35–39. https://doi.org/10.1093/pubmed/fdl090
96 Wood, E., Tyndall, M. W., Montaner, J. S., & Kerr, T. (2006b). Summary of findings from the evaluation of a pilot medically supervised safer injecting facility. Canadian Medical Association Journal, 175(11), 1399–1404. https://doi.org/10.1503/ cmaj.060863
97 Hagan, H., Campbell, J. V., Thiede, H., Strathdee, S. A., Ouellet, L., Latka, M., … & DUIT Study Team. (2007). Injecting alone among young adult IDUs in five US cities: evidence of low rates of injection risk behavior. Drug and alcohol dependence, 91, S48-S55. https://dx.doi.org/10.1016%2Fj.drugalcdep.2007.02.002
98 Pinkerton, S. D. (2011). How many HIV infections are prevented by Vancouver Canada’s supervised injection facility? International Journal of Drug Policy, 22(3), 179–183. https://doi.org/10.1016/j.drugpo.2011.03.003
99 Marshall, B. D. L., Wood, E., Zhang, R., Tyndall, M. W., Montaner, J. S. G., & Kerr, T. (2009). Condom use among injection drug users accessing a supervised injecting facility. Sexually Transmitted Infections, 85(2), 121–126. https://doi.org/10.1136/ sti.2008.03252
100 Milloy, M.-J. S., Kerr, T., Zhang, R., Tyndall, M., Montaner, J., & Wood, E. (2009). Inability to access addiction treatment and risk of HIV infection among injection drug users recruited from a supervised injection facility. Journal of Public Health, 32(3), 342-349. https://doi.org/10.1093/pubmed/fdp089
101 Laurie, M. L., & Green, K. L. (2000). Health risks and opportunities for harm reduction among injection-drug-using clients of Saskatoon’s needle exchange program. Canadian Journal of Public Health, 91(5), 350-352.
102 British Columbia Centre on Substance Use (BCCSU). (2017). Supervised Consumption Services: Operational Guidance. Récupéré à la page https://www. bccsu.ca/wp-content/uploads/2017/07/BC-SCS-Operational-Guidance.pdf
Dernière modification : 25 septembre 2020
